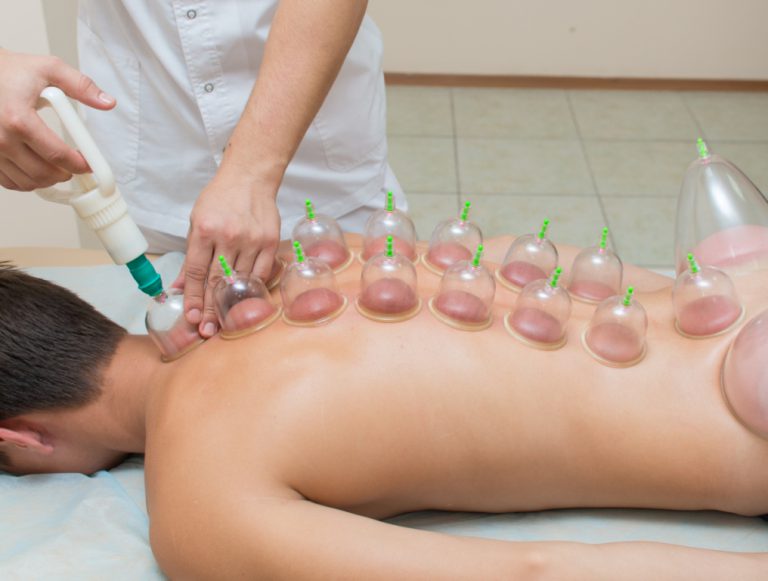
Группы риска по туберкулезу
Группы риска по туберкулезу
Группы риска по туберкулезу среди взрослых и детей
Туберкулез — инфекционное заболевание, вызываемое бактериями группы Mycobacterium tuberculosis complex (M. tuberculosis и иными родственными видами) или, как их еще называют, палочками Коха. Они весьма живучи и могут годами сохраняться вне организма почти в любой среде, не подверженной воздействию прямых солнечных лучей. Туберкулез, как правило, поражает легкие, но иногда затрагивает и другие органы: кожу, суставы, нервную систему и т. д. Болеть туберкулезом могут не только люди, но и животные. Название заболевания происходит от латинского слова tuberculum, что в переводе означает “бугорок”.

Коротко о туберкулезе
Туберкулез легких — это опасное и распространенное заболевание, передача которого происходит воздушно-капельным путем. Самые характерные его симптомы — кашель с мокротой, не прекращающийся в течение долгого времени, кровохарканье (в запущенных случаях), длительная повышенная температура, лихорадка, вялость, интенсивное потоотделение в ночное время, снижение аппетита и, следовательно, заметное похудение.
По данным ВОЗ, палочка Коха присутствует в организме трети населения Земли. Обычно после попадания микобактерий в тело туберкулез протекает без симптомов, но примерно в 10% случаев (у 8-9 млн человек в год) все же переходит в открытую форму. Такой больной может заражать до 15 человек в год. Ежегодно от осложнений этой инфекции в мире умирает около 3 млн человек, в том числе в России — около 20 тысяч.

Причины распространения туберкулеза
Активизации процесса заражения людей палочками Коха способствуют:
- снижение уровня жизни населения;
- интенсивная миграция;
- увеличение численности маргинальных слоев населения и заключенных;
- недостаточное выделение средств на проведение лечебных и профилактических мероприятий;
- медицинские, половозрастные, социальные и профессиональные факторы;
- несоблюдение режима, отказ от лечения или самовольное его прерывание больными.

Что такое группы риска по туберкулезу?
У некоторых людей вероятность заболеть туберкулезом выше, чем у других. Это так называемые группы риска по туберкулезу. Данный риск может быть обусловлен как медико-биологическими, так и социальными факторами.
Группы риска развития туберкулеза — это часть населения, имеющая особую предрасположенность к заболеванию. Такая предрасположенность может быть вызвана, например, некоторыми болезнями нетуберкулезного характера, неблагоприятными бытовыми условиями, курением и т. д.
В России группы риска по туберкулезу у взрослых и детей официально устанавливает приказ Министерства здравоохранения РФ от 29 декабря 2014 г. № 951 “Об утверждении методических рекомендаций по совершенствованию диагностики и лечения туберкулеза органов дыхания”. Людям, относящимся к этим категориям, требуются регулярные мероприятия по диагностике туберкулеза.
Факторы, повышающие риск заболевания туберкулезом
Одним из важнейших факторов риска развития туберкулеза является ослабление иммунитета. Например, к группам риска по туберкулезу относятся:
- больные СПИДом и носители ВИЧ;
- люди, перенесшие серьезные травмы грудной клетки и тяжелые полостные операции;
- пациенты, получающие длительную кортикостероидную и иную терапию;
- люди, подверженные частым сменам климата или постоянному переутомлению;
- люди, пережившие сильный стресс;
- лица с психическими заболеваниями, алкоголики, наркоманы.
Немаловажным фактором риска является и курение сигарет, курительных смесей, кальяна, сигар. У тех, кто выкуривает более 20 сигарет в день, вероятность развития туберкулеза возрастает в 2-4 раза. Это происходит из-за нарушения кровообращения, газообмена и естественных механизмов очистки органов дыхания, возникающего вследствие курения.

В группу риска по заболеванию туберкулезом попадают и те, у кого наблюдается затяжное течение или рецидивы острой пневмонии, частые респираторные заболевания, сахарный диабет, экссудативный плеврит в анамнезе, ХНЗОД, пылевые заболевания легких.
Недостаточное питание тоже может дать толчок развитию инфекции. Питание считается недостаточным, если у человека наблюдается снижение массы тела на 10% и более ниже нормы в период до 6 месяцев и более.
Гастрит, язва желудка или двенадцатиперстной кишки в 11-12% случаев способствуют развитию туберкулеза легких, причем со временем его вероятность увеличивается.
Еще один фактор риска — повышенная восприимчивость к инфекции. Она может быть генетически обусловленной или связанной с “виражами”, гиперергическими реакциями на туберкулин у детей и подростков, а также с отсутствием прививки вакциной БЦЖ.
Другие предпосылки развития туберкулеза:
- наличие остаточных изменений в легких после излечения туберкулеза;
- контакт с человеком или животным, страдающим туберкулезом (семейный, профессиональный и т. д.);
- тюремное заключение, работа в пенитенциарных учреждениях;
- половое созревание, преклонный возраст, климакс;
- беременность и лактация (женщинам показана флюорография через месяц после родов).
Группы лиц, подлежащих обследованию
Согласно приказу № 951, в группы риска по туберкулезу входят следующие лица:
- дети с “виражом” (впервые обнаруженной положительной реакцией Манту), усиливающейся, выраженной и гиперергической чувствительностью к туберкулину, положительной или сомнительной реакцией на пробу с рекомбинатным туберкулезным аллергеном в стандартном разведении;
- лица, у которых на рентгене были обнаружены патологические изменения в легких;
- лица с некоторыми симптомами туберкулеза, в том числе обнаруженными при проведении обследования по поводу любого другого заболевания;
- лица с хроническими воспалительными заболеваниями дыхательной системы, если обострения случаются более двух раз в год, а заметной положительной динамики на фоне лечения в течение долгого времени не наблюдается;
- носители ВИЧ при наличии лихорадки, кашля, повышенного потоотделения или потери веса.
Обследование детей и подростков
Приказом Минздрава отдельно установлены группы риска по туберкулезу у детей. Дважды в год в проведении диагностики нуждаются следующие группы детей и подростков:
- пациенты с сахарным диабетом, язвой;
- с хроническими неспецифическими заболеваниями органов дыхания или почек;
- ВИЧ-инфцированные;
- долгое время принимающие иммуносупрессоры.
Обследование населения с целью профилактики распространения туберкулеза
Вне зависимости от наличия симптомов туберкулеза лица, входящие в группы риска по туберкулезу, должны проходить обязательное обследование. Список этих групп населения и периодичность диагностических мероприятий установлены санитарно-эпидемиологическими правилами СП 3.1.2.3114-13 “Профилактика туберкулеза”.
Граждане, подлежащие обследованию раз в полгода
Дважды в год должны проходить флюорографическое обследование следующие группы населения:
- Лица, проходящие военную службу по призыву.
- Персонал роддомов, родильных отделений.
- Люди, непосредственно взаимодействующие с источниками микобактерий.
- Пациенты, перенесшие ранее туберкулез или имеющие в легких остаточные туберкулезные изменения (в течение трех лет после обнаружения заболевания).
- ВИЧ-инфицированные.
- Пациенты, снятые с учета в противотуберкулезных медицинских учреждениях по причине излечения (в течение трех лет после снятия с учета).
- Пациенты, состоящие на учете у психиатра или нарколога.
- Лица, содержащиеся в местах лишения свободы, а также освободившиеся из них (в течение двух лет после освобождения).
- Лица БОМЖ.

Лица, подлежащие ежегодному обследованию
Каждый год должны проходить обследования:
- Пациенты, страдающие хроническими неспецифическими заболеваниями органов дыхания (ХНЗОД), мочевыделительной и половой системы, пищеварительного тракта. Частота развития туберкулеза у пациентов с ХНЗОД в 10 – 11 раз выше, чем у других людей. Эти пациенты должны не только проходить обследование в диспансере как минимум раз в год, но и сдавать на анализ мокроту не реже трех раз в год.
- Больные сахарным диабетом. Такие пациенты в 3 – 5 раз чаще здоровых людей страдают туберкулезом, особенно если диабет тяжелой формы или средней тяжести.
- Лица, принимающие цитостатические препараты, получающие лучевую терапию, генно-инженерные биопрепараты, кортикостероиды и блокаторы ФНО-а. Вследствие такого лечения сильно снижается иммунитет человека. Пациентам из этой группы риска по туберкулезу нужно проходить не только флюорографические исследования, но и химиопрофилактику.
- Нетранспортабельные пациенты. Обследование таких больных производится с помощью проведения анализа мокроты.
- Лица из социальных групп повышенного риска заболевания туберкулезом. Это беженцы, вынужденные переселенцы, граждане других государств и лица без гражданства, в том числе работающие в РФ, а также люди, содержащиеся в организациях социальной помощи и обслуживания для лиц БОМЖ.
- Лица, работающие:
- в организациях социального обслуживания несовершеннолетних;
- в санитарно-курортных, спортивных, лечебно-профилактических, образовательных, оздоровительных организациях для несовершеннолетних;
- в домах престарелых, инвалидов и т. д.;
- в компаниях, занимающихся переработкой и продажей пищевой продукции;
- в организациях, осуществляющих бытовое обслуживание граждан;
- на водозаборах, насосных станциях, очистных сооружениях, резервуарах и т. д.

Кому полагается осмотр вне очереди?
Внеочередным обследованиям для диагностики туберкулеза на ранних стадиях подлежат:
- пациенты, обратившиеся в лечебно-профилактические учреждения с подозрением на туберкулез;
- пациенты, обратившиеся в амбулаторные учреждения, направленные в стационар, и лица, находящиеся в детских стационарных лечебных учреждениях с целью ухода за детьми, если они не обследовались за последний год;
- лица, контактирующие с детьми, у которых изменилась чувствительность к туберкулину, если последнее обследование было больше полугода назад;
- граждане, прибывшие с других территорий России для проживания или осуществления трудовой деятельности, если они не обследовались за последний год;
- люди, проживающие на одной жилплощади с новорожденными и беременными, если предыдущее обследование проводилось за год или более до дня родов;
- граждане, призванные или поступающие по контракту на военную службу, если последнее обследование проводилось более полугода назад;
- пациенты, у которых впервые выявлен ВИЧ, больные ВИЧ в третьей стадии (с вторичными проявлениями) и с пониженным уровнем CD4 лимфоцитов, если последнее обследование проводилось более полугода назад;
- абитуриенты, поступающие в образовательное учреждение, если они не обследовались за последний год;
- граждане других государств и лица без гражданства, обратившиеся за получением вида на жительство, гражданства России, разрешения на временное проживание или осуществление трудовой деятельности в России;
- лица, принимающие психоактивные препараты и не состоящие на профилактическом учете у нарколога, при обнаружении работниками правоохранительных органов, если нет данных об обследованиях за последний год;
- лица без определенного места жительства – при обращении в медицинские учреждения или организации соцзащиты, если нет информации о прохождении последнего обследования или оно проводилось более полугода назад.

Туберкулез в открытой форме значительно ухудшает самочувствие, эмоциональное состояние и, как следствие, качество жизни человека. Он требует долгого лечения в стационарном режиме, имеющего множество неприятных побочных эффектов. В запущенных случаях требуются не только медикаменты, но и операция с последующим долгим реабилитационным периодом.
В то же время скрытая форма туберкулеза при условии непрерывного приема назначенных препаратов излечивается в 100% случаев. После этого человек может вести нормальный образ жизни. Поэтому даже людям, не относящимся к группам риска, стоит регулярно делать флюорографию, чтобы обнаружить изменения в легких на ранней стадии, избежать тяжелых последствий, а также заражения членов семьи и коллег. Ведь, вопреки расхожему мнению, туберкулезом страдают не только бомжи и заключенные, но и успешные обеспеченные люди.
Группы риска по туберкулезу
Группы риска по туберкулезу – категории людей, наиболее подвергнутые заболеванию. Туберкулез – это опасное заболевание, которое вызывается микобактериями туберкулеза и может поражать различные органы и системы. Каждый человек может противостоять бактерии и бороться с данным недугом, но некоторые организмы настолько ослаблены, что болезнь атакует моментально, не оставляя шансов на сопротивление.
Причины возникновения

Для возникновения заболевания необходимо присутствие не только МБТ, но и провоцирующего фактора, формирование заболевания в определенной степени зависит от положения иммунитета. Например, у человека с сильными защитными силами организма может произойти уничтожение возбудителя, когда же иммунитет слабее он может подавлять активность возбудителя в течение долгого времени, но при присоединении какого-то неблагоприятного фактора, приводящего к ослаблению иммунного ответа, заболевание может проявиться.
К причинам, которые считаются способствующими факторами возникновения заболевания, относят:
- Плохие условия проживания (в социальном и экологическом плане).
- Отсутствие полноценного питания.
- Влияние длительных стрессовых ситуаций.
- Присутствие сопутствующих заболеваний.
 Причины возникновения туберкулеза, безусловно, в большинстве случаев имеют социальное происхождение. Сырость, грязь, большая скученность людей, духота – проявления характерные для условий проживания социально неадаптированных лиц, которые повышают вероятность первичного инфицирования. Вредные привычки (свойственны такой категории лиц), в свою очередь, имеют свойство снижать устойчивость организма. И, в конце концов, лица, считающиеся малообеспеченными, часто не имеют финансовой возможности, чтобы осуществить приобретение необходимых медикаментов для лечения туберкулеза. Все перечисленные эпизоды ведут к повышению вероятности туберкулезного поражения вследствие снижения социального уровня жизни.
Причины возникновения туберкулеза, безусловно, в большинстве случаев имеют социальное происхождение. Сырость, грязь, большая скученность людей, духота – проявления характерные для условий проживания социально неадаптированных лиц, которые повышают вероятность первичного инфицирования. Вредные привычки (свойственны такой категории лиц), в свою очередь, имеют свойство снижать устойчивость организма. И, в конце концов, лица, считающиеся малообеспеченными, часто не имеют финансовой возможности, чтобы осуществить приобретение необходимых медикаментов для лечения туберкулеза. Все перечисленные эпизоды ведут к повышению вероятности туберкулезного поражения вследствие снижения социального уровня жизни.
Например, приведем подобные ситуации:
- Когда у лица возникают такие симптомы, как сухой кашель и субфебрильная температура и их присутствие наблюдается на протяжении трех недель, то возникает мысль, что это обычная простуда. А при таком положении не все обращаются к врачу за помощью, а лечатся с помощью народных методов, не думая про опасность своего состояния. Когда же заболевание заставляет больного обратиться в поликлинику, и он получает направление на флюорографию (чтобы осуществить определение диагноза) не всегда ее проходит. У него появляется мысль, что заражения туберкулезом не должно быть. Но нужно помнить, что туберкулез уже достаточно распространен. И при прогрессировании кашля вплоть до появления одышки, потери массы тела, потливости и повышение температуры до 39 градусов такие лица все же отправляются к рентгенологам и к фтизиатру.

- Безответственность пациентов. В случае если уже имеется инфицирование, наблюдается распад тканей и выделение микобактерий туберкулеза в воздух, пациенты ведут себя как дети: то лекарства не хотят принимать, то забудут об их приеме, то пренебрегают режимом. В следствии имеем привыкание бактерий к противотуберкулезному лечению. В результате получаем множественные случаи устойчивости туберкулеза (по данным ВООЗ), которые трудно поддаются лечению, и причины возникновения здесь уже не играют никакой роли, ведь речь идет о жизни. Поэтому не нужно удивляться, что наблюдается высокий уровень летальных исходов больных людей на туберкулез, находящихся в первой фазе лечения.
Лица с повышенным риском развития болезни
Присутствуют группы лиц, у которых наблюдается увеличенный риск формирования заболевания, их еще именуют группы риска. На данный период времени рост заболеваемости наблюдается среди наркоманов, лиц без наличия места жительства, заключенных и ВИЧ-инфицированных, мигрантов из территорий с высоким уровнем заболеваемости, а также тех, которые болеют хроническим алкоголизмом. Все перечисленные личности входят в социальную группу риска развития болезни. Но нужно помнить о том, что присутствуют лица, которые входят в медицинскую группу и подвергаются большему риску инфицирования туберкулезом вследствие состояния своего здоровья.
К данной группе принадлежат люди:

- с болезнями легких, которые имеют хроническое течение;
- с пневмонией, которая часто повторяется и имеет атипичный характер;
- имеющие в анамнезе экссудативный плеврит;
- с болезнями дыхательных путей в результате профессиональной деятельности;
- с язвой желудка и 12 перстной кишки;
- после проведенного оперативного вмешательства на желудке;
- с наличием сахарного диабета;
- длительно принимающие гормональные средства;
- рентгенпозитивные;
- имеющие в анамнезе перенесенный туберкулез.
Для своевременного диагностирования туберкулеза необходимо систематически осуществлять обследование вышеуказанных категорий лиц и осуществлять им проведение флюорографического обследования каждый год.
Их называют эпидемиологической группой, в которую входят:

- личности, находящиеся в контакте с больным человеком открытой формой заболевания;
- работники медицинских и пенитенциарных учреждений;
- дети и подростки с виражом пробы Манту;
- лица, находящиеся на лечении по поводу остаточных посттуберкулезных изменений;
- лица, у которых наблюдаются гиперергические туберкулиновые пробы.
Необходимо помнить, что существует также наличие факторов риска развития заболевания, к которым относятся:
- ВИЧ-инфекция;
- курение (особенно когда выкуривают пачку сигарет и более в день);
- пребывание в тюрьме;
- неспецифические поражения органов дыхания;
- психические заболевания;
- лица с недостаточным питанием;

- заболевания легких, которые возникают в результате негативного воздействия пыли;
- перенесенные сложные оперативные вмешательства и травмы;
- зависимость от алкоголя и наркотических средств;
- беременность и роды;
- иммунодефициты (врожденные или приобретенные со временем);
- лица без наличия инфицирования МБТ и вакцинации БЦЖ.
Меры предупреждения болезни
Инфицирование туберкулезом может произойти при контакте с больным человеком, ведь он при разговоре, чиханье или кашле выделяет в окружающую среду палочки Коха или (в некоторых случаях) в результате использования в пищу изделий из молока от инфицированных животных.
Произойдет заражение или нет, зависит от контакта с больным на открытую форму болезни, а также от уровня восприимчивости организма.
Выходит, что причина возникновения туберкулеза кроется в присутствии момента инфицирования и снижении иммунного ответа. Все лица с присутствием возможности заболеть относятся к группе риска, но для развития заболевания необходимо также снижение иммунных сил организма.
Для предотвращения попадания в группу риска возникновения туберкулеза необходимо:

- осуществлять специфическую профилактику данного заболевания (касается работников противотуберкулезных учреждений);
- вести здоровый образ жизни;
- отказаться от вредных привычек (употребления алкогольных напитков, курения);
- следить за соблюдением режима труда и отдыха;
- соблюдать санитарно-гигиенические условия;
- соблюдать полноценное и сбалансированное питание;
- избегать воздействия длительных стрессовых и конфликтных ситуаций.
Следуйте советам врача и обращайтесь заранее к нему, при возникновении ранее упомянутых симптомов заболевания, чтобы не попасть в группы риска. Выявление инфицирования на ранней стадии облегчит лечение. Берегите свое здоровье, ведь это залог счастливой и благополучной жизни!
Группы риска заболевания туберкулезом
Своевременное выявление больных туберкулезом в значительной степени зависит от качества работы общей лечебной сети и в первую очередь детских поликлиник. Многолетний анализ случаев заболеваний туберкулезом, выявленных через амбулаторно-поликлиническую сеть, позволяет определить основные группы обращающихся, среди которых туберкулез выявляется наиболее часто. Это так называемые поликлинические (или педиатрические) группы риска. В эти группы риска входят:
· больные острыми легочными заболеваниями в случаях затянувшегося разрешения легочного процесса при стойких локальных изменениях в легких;
· дети с повторными заболеваниями дыхательных путей (так называемые «часто болеющие», дети, когда в течение года болеют не менее 4-6 раз);
· больные хроническими воспалительными заболеваниями легких;
· больные, перенесшие экссудативный плеврит или страдающие рецидивирующим сухим плевритом;
· лица с длительным или часто повторяющимся субфебрилитетом без ясной этиологии;
· лица с общим недомоганием, понижением работоспособности, особенно если эти явления сопровождаются похуданием, ночными потами и др.;
· лица с кровохарканьем или легочным кровотечением;
· дети с параспецифическими проявлениями неустановленной этиологии (узловатая эритема, фликтены, блефариты, конъюнктивиты и др.):
· больные язвенной болезнью желудка и двенадцатиперстной кишки либо оперированные по поводу заболеваний желудка:
· больные сахарным диабетом;
· дети с упорным, не поддающимся обычному лечению кашлем (длительностью 1 месяц и более);
· лица, у которых имеются периодические, не зависящие oт погрешностей в диете, ноющие или схваткообразные боли и животе (для исключения туберкулезного мезаденита);
· лица с длительными болями в суставах, ограничением подвижности и легкой припухлостью;
· дети С периферическим полиаденитом (или С длительным увеличением 1-2 групп периферических лимфоузлов), особенно если увеличенные лимфатические узлы не вызывают острых явлений, спаянные друг с другом или кожей;
· лица со стойкой пиурией, особенно сопровождающейся дизурическими явлениями;
· дети, которым назначена длительная гормональная или лучевая терапия (во избежание обострения скрыто протекающего туберкулеза или активизации туберкулезной инфекции у инфицированных детей), что может привести к развитию так называемого «стероидного» туберкулеза;
· лица, страдающие алкоголизмом и наркоманией, и др.
Вышеперечисленные группы должны периодически обследоваться врачом-фтизиатром. Объем и частота обследования этих групп могут быть различными. При направлении к врачу-фтизиатру врач поликлиники должен выполнить клинический минимум обследования на туберкулез, который включает: эпиданамнез; сведения о сроках вакцинации ревакцинации БЦЖ и их качество по наличию и размерам прививочного рубчика; данные о динамике туберкулиновых реакций за предшествующие годы и результаты реакции Манту с 2 ТЕ на момент обследования; общий анализ крови, анализ мочи, рентгенограмму грудной клетки и краткий объективный статус ребенка.
Особенного внимания требуют дети диспансерной (или фтизиатрической) группы риска. Сюда относятся:
дети и подростки всех возрастов, состоящие в бытовом (семейном, родственном и квартирном) контакте с больными активной формой туберкулеза с бактериовыделением, а также с бактериовыделителями, выявленными в детских и подростковых учреждениях (1V-A группа учета);
дети из контакта с больными активным туберкулезом без бактериовыделения. Дети и подростки, проживающие на территории туберкулезных учреждений. Дети из семей животноводов, работающих на неблагополучных по туберкулезу фермах, а также из семей, имеющих больных туберкулезом сельскохозяйственных животных. (IV-Б группа учета). Дети IV группы учета (контакты) наблюдаются весь период контакта и не менее одного года с момента прекращения активности туберкулезного процесса у больного, а контактировавших с больным, умершим от туберкулеза, срок наблюдения 2 года. Комплексное обследование (туберкулинодиагностика, рентгенография грудной клетки, анализы крови и мочи, объективный статус ребенка) два раза в год;
дети и подростки в раннем периоде первичной туберкулезной инфекции («вираж» туберкулиновой чувствительности без симптомов интоксикации и локальных изменений (VI-A группа учета);
дети и подростки, ранее инфицированные, с гиперергической реакцией на туберкулин. Дети и подростки из социальных групп риска с выраженными реакциями на туберкулин. (VI-Б группа учета);
дети и подростки, ранее тубинфицированные, с нарастанием туберкулиновой чувствительности (увеличение папулы на 6 мм и более) (VI-B группа учета). Дети VI группы наблюдаются не более 1 года. При наличии медико-социальных факторов риска, а также для лиц, контактировавших с больным, умершим от туберкулеза, срок наблюдения 2 года;
дети с впервые выявленными кальцинатами в легких или внутригрудных лимфатических узлах («рентгеноположительные» лица) наблюдаются по III-А группе (риск рецидива туберкулеза) не более 1 года. Им проводится комплексное обследование 2 раза в год. Посещение общей школы разрешается.
Кроме методов раннего выявления туберкулеза (туберкулинодиагностики, флюорографического, исследование материала с целью обнаружения МБТ- описано выше) в диагностике туберкулеза используются иммунологические методы (иммуноферментный анализ, определение соотношения иммуноглобулинов в сыворотке крови и количества Т- и В- лимфоцитов), рентгенологические методы (рентгеноскопия, рентгенография, электрорентгенография, томография, компьютерная томография (КТ), метод ядерного магнитного резонанса (ЯМР), малодозная цифровая рентгенография, ангиопульмонография, бронхиальная артериография, бронхография, плеврография, фистулография), а также специальные методы исследования (бронхоскопия, торакоскопия, пункционная биопсия париетальной плевры, исследование функции внешнего дыхания).
Дифференциальная диагностика первичных форм туберкулеза. Туберкулез легких отличается большим полиморфизмом патоморфологических, патофизиологических, клинических и рентгенологических проявлений. Многообразие этих изменений обусловлено функциональными нарушениями различных систем организма. Переплетаясь между собой, они создают пеструю клиническую картину заболевания с преобладанием то одних симптомов, то других. Поэтому каких-либо патогномоничных симптомов для туберкулеза нет. Разнообразие клинической симптоматики, рентгенологических изменений в легких предопределяют большой круг заболеваний, от которых его необходимо отличать. Актуальности вопроса дифференциальной диагностики туберкулеза обусловлено так же ростом хронических неспецифических заболеваний органов дыхания часто с маловыраженным клиническим течением, трудных для диагностики и сходных по клинико-рентгенологическим проявлениям с туберкулезом. Все те проявления, которые наблюдаются у больных туберкулезом, можно отметить и у больных различными другими заболеваниями. Этим в значительной мере объясняется тот длительный путь, который проходят больные туберкулезом до установления у них правильного диагноза. В последнее время изменилось течение туберкулезного процесса, чаще встречаются стертые, малосимптомные формы при сниженной туберкулиновой чувствительности, представляющие диагностические трудности. Особые затруднения в этом отношении встречаются у детей с активными формами туберкулеза при отрицательных или сомнительных туберкулиновых пробах.
Туберкулезную интоксикацию следует дифференцировать: с хроническим тонзиллитом, ревматизмом, хроническим холециститом, глистной инвазией, тиреотоксикозом, хроническим бронхитом.
Первичный туберкулезный комплекс необходимо дифференцировать: с затянувшейся пневмонией, раком легкого, доброкачественные опухоли ( гамартома, хондрома, липома, фиброма и др.), кисты легкого, эхинококк легкого, артериовенозной аневризмой, эозинофильным инфильтратом.
Туберкулез внутригрудных лимфатических узлов дифференцируют с застойным корнем легкого на почве застоя при пороках сердца, лимфогрануломатозом, лимфолейкозом, лимфосаркомой, увеличенной вилочковой железой, загрудинным зобом, тимомой, лимфомой, невриномой, исходящей из корешков спинного мозга, аневризмой аорты, натечного абсцесса при туберкулезном спондилите верхних отделов позвоночника, саркоидозом (1-я стадия), инородных тел крупных бронхов.
Диссеминированный туберкулез легких дифференцируются с: саркоидозом (2-я стадия), двусторонней неспецифической очаговой пневмонией, пылевыми профессиональными заболеваниями (силикотуберкулез, кониоз), милиарным карциноматозом легких, коллагенозами (ревматизм, системная красная волчанка, ревматоидный полиартрит, узелковый периартериит, гранулематоз Вегенера), гемосидерозом, альвеолярным протеинозом, гистиоцитозом X, экзогенным аллергическим альвеолитом, диффузным аденоматозом и др.
Методы обследования, используемые при проведении дифференциальной диагностики туберкулеза органов дыхания:
Обязательный диагностический минимум ( ОДМ)
Изучение жалоб, анамнеза, физикальное обследование;
Общеклинические анализы крови, мочи, мокроты:
Троекратное микроскопическое исследование мокроты на МБТ;
Рентгенография органов грудной клетки;
Посев мокроты на МБТ и неспецифическую микрофлору с определением чувствительности к антибактериальным препаратам;
Пункция плевральной полости, исследование плевральной жидкости общеклиническое, на МБТ (при наличии экссудата ).
Дополнительные методы исследования (ДМИ)
Исследование промывных вод бронхов на МБТ методом флотации и посева;
Рентгенотомография легких и средостения;
Исследование белков сыворотки крови;
Определение С-реактивного белка;
Иммунологические исследования крови.
Инструментальные исследования (пункционная биопсия париетальной плевры, бронхоскопия с прямой биопсией слизистой бронхов, катетер- и браш-биопсией, транстрахеальной, транстрахеальной пункцией легкого, пункция периферического лимфатического узла, трансторакальная аспирационная биопсия легкого и др.);
Диагностические операции (плевроскопия с биопсией, открытая биопсия плевры, торакотомия с открытой биопсией легкого);
Факультативные методы исследования (ФМИ)
Изучение функций различных органов и систем;
Изучение обменных нарушений и др.
Формулировка диагноза у больного туберкулезом
Формулировка диагноза у больного туберкулезом рекомендуется и следующей последовательности; характеристика клинической формы, локализация, фаза процесса, бактериовыделение (МБТ+ или МБТ-), осложнения, сопутствующие заболевания.
Примеры формулировки диагноза:
Первичный туберкулезный комплекс верхней доли правого легкого в фазе инфильтрации, МБТ-
Туберкулез бронхопульмональных и бифуркационных лимфатических узлов справа в фазе рассасывания и уплотнения, осложненный туберкулезом верхнедолевого бронха, МБТ-
Фиброзно-кавернозный туберкулез верхней доли правого лег кого, фаза инфильтрации и распада, МБТ+. Легочное кровотечение, аспирационная пневмония. Амилоидоз внутренних органов. Неврит тройничного нерва. Лекарственная устойчивость к стрептомицину.
Изменение диагноза в результате лечения
Пересмотр фазы процесса при постановке диагноза может осуществляться на любом этапе наблюдения за больным. Пересмотр в диагнозе клинической формы туберкулеза рекомендуется осуществлять после окончания курса лечения.
У больных инфильтративным, кавернозным туберкулезом легких диагноз клинической формы после успешного курса лечения может быть изменен при условии прекращения бактериовыделения и заживления каверны через 6-9 месяцев от начала химиотерапии. У больных с малыми формами туберкулеза (без распада и бактериовыделения) изменение диагноза при стабилизации процесса возможно не ранее чем через 6 месяцев от начала химиотерапии.
В отношении больных, которым были произведены резекционные, коллапсохирургические или другие вмешательства по поводу туберкулеза, рекомендуется:
а) лицам, у которых после операции в легких не осталось никаких изменений туберкулезного характера, следует ставить диагноз «Состояние после оперативного вмешательства (указать характер и дату вмешательства) по поводу той или иной формы туберкулеза»:
б) если в оставшейся или коллабированной легочной ткани или в другом органе сохранились те или иные туберкулезные изменения, учитывается данная форма туберкулеза. В диагнозе, кроме того, отражается характер оперативного вмешательства по поводу туберкулеза.
Лечение. Ребенок с впервые выявленным активным туберкулезом должен лечиться в условиях специализированного туберкулезного стационара. Целью лечения детей больных туберкулезом является излечение без остаточных изменений или с минимальными изменениями. Лечение проводят комплексно. Оно включает химиотерапию (с учетом лекарственной устойчивости МБТ), патогенетическую терапию, в необходимых случаях хирургическое лечение. Содержание лечения определяется стандартами, которые представляют схемы лечения определенных групп больных с учетом формы и фазы туберкулезного процесса. Необходимо соблюдать основные принципы химиотерапии: лечение начинать в наиболее ранние сроки, оно должно быть длительным и непрерывным, лечение должно быть этапным (стационар, санаторное, амбулаторное), комбинированным, т.е. применение нескольких противотуберкулезных препаратов одновременно в течение нескольких месяцев. Курс химиотерапии состоит их двух фаз с разными задачами. Фаза интенсивной терапии, которая длится не менее 2 месяцев, и фаза продолжения терапии с длительностью лечения не менее 6-8 месяцев. Противотуберкулезные препараты делятся на основные и резервные. Основные: изониазид, рифампицин, пиразинамид, этамбутол, стрептомицин. Резервные: протиоамид (этионамид), канамицин, амикацин, капреомицин, циклосерин, рифабутин, ПАСК, фторхинолоны.
Лечение туберкулеза начинают с назначения 3-4 препаратов одновременно ежедневно или интермитирующим методом (это фаза интенсивной терапии). Затем продолжают лечение 2-3 препаратами до завершения основного курса лечения. При необходимости курс лечения может быть продлен.
Профилактика. Профилактика является основным направлением в борьбе с туберкулезом и проводится с целью предупреждения инфицирования и заболевания туберкулезом. Она осуществляется по трем основным направлениям:
Источники:
http://fb.ru/article/382684/gruppyi-riska-po-tuberkulezu-sredi-vzroslyih-i-detey
http://tuberkulez03.ru/info/gruppy-riska-po-tuberkulezu.html
http://xn--80ahc0abogjs.com/57_patologicheskaya-fiziologiya_797/gruppyi-riska-zabolevaniya-68306.html