Симптомы и лечение пневмококковой пневмонии
Симптомы и лечение пневмококковой пневмонии
Что такое пневмококковая пневмония, ее причины, симптомы, лечение
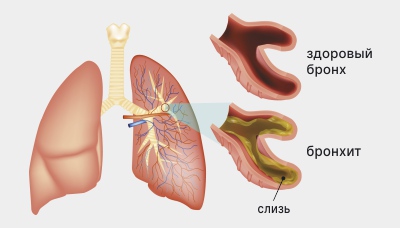
Пневмококковая пневмония относится к разновидности бронхиальной пневмонии, спровоцированной пневмококками, которые поражают значительную часть легочной доли. До 70% пневмоний провоцируются именно пневмококками, так как они присутствуют в микрофлоре верхних дыхательных путей, активизируясь только при ослаблении иммунной защиты. В большинстве случаев пневмококковая пневмония появляется в зимний период времени, после осложнений гриппа и перенесенных ОРВИ.
Причины и факторы риска заболевания

Источники пневмококка — носители или уже болеющие пациенты. Наиболее часто вспышки пневмококковой пневмонии наблюдаются в коллективах и в медицинских учреждениях, где возможны внутрибольничные инфекции.
Основным путем передачи пневмококка является воздушно-капельный. Кроме того, возможет контактный путь передачи (через предметы обихода).
К факторам, которые значительно ухудшают прогноз пневмококковой пневмонии, относятся:
- злоупотребление алкогольными напитками и курение;
- присутствие в крови бактерий и распространение воспалительного процесса на большой части легкого;
- негативное влияние производственных факторов (токсины, ядохимикаты и т.д.);
- патологии сердца и сосудов, сопровождающиеся застойными процессами;
- присутствие хронических болезней носовой и ротовой полости, а также обструкции дыхательной системы;
- нарушения работы печени, почек и сердца;
- дефицит массы тела и снижение иммунитета;
- в группу риска входят дети до 2 лет и пациенты старше 65 лет.
Восприимчивость к пневмококкам достаточно высокая, поэтому возможно вовлечение лимфатических сосудов, интерстициальных тканей, альвеол и региональных лимфоузлов в воспалительный процесс.
Клинические стадии и симптомы пневмококковой пневмонии
Болезнь может протекать в 4 стадиях:
На этом этапе наблюдается острое начало пневмонии. Длительность этой стадии составляет от 12 до 36 часов. За это время пневмококк провоцирует реактивное наполнение легочных сосудов кровью, что приводит к усиленному образованию лейкоцитов в альвеолярных просветах. Этот процесс активизирует выработку серозного экссудата, в котором присутствует большое количество возбудителя, в альвеолах.
Начальными признаками пневмококковой пневмонии являются гипертермия (до 40 градусов), которой предшествует озноб. Помимо этого, пациент жалуется на сухой, малопродуктивный кашель и появление резких болей в груди на стороне воспаления при вдохе.
Стадия красного уплотнения
Длительность этой стадии может составлять от 12 до 72 часов. Стадия уплотнения характеризуется проникновением эритроцитов в просветы альвеол пораженного легкого. Далее экссудат уплотняется.
Помимо этого, со стороны больного поступают жалобы на сильную одышку, обусловленную выключением из дыхательной деятельности части легкого, учащенное дыхание и влажный кашель. Нарастает интоксикационная симптоматика (слабость, мышечная боль, ломота в теле). В гнойной мокроте могут присутствовать прожилки крови.
На этой стадии в патологический процесс, помимо альвеол, могут вовлекаться интерстициальные ткани, а также плевра и лимфоузлы средостения.
Стадия бурого уплотнения (серого опеченения)
Этот этап длится от 2 до 7 дней и характеризуется проникновением лейкоцитов в экссудат. Наблюдается эритроцитарный распад, что в свою очередь, изменяет цвет мокроты. Симптоматика стадии серого опеченения аналогична предыдущей стадии.
Разрешение
Инкубационный период заключительной стадии пневмококковой пневмонии составляет не более 3 дней. На этом этапе наблюдается стихание патологического процесса, рассасывание экссудата в легочных долях, обусловленного действием макрофагов. На стадию разрешения пневмонии могут указывать снижение количества мокроты, гипотермия, купирование болевой симптоматики и уменьшение одышки.
Важно! Симптоматика развития пневмококковой пневмонии в детском возрасте протекает с более выраженными интоксикационными признаками и требует обязательной госпитализации.
Диагностика

Для того чтобы подтвердить пневмококковую пневмонию, назначаются диагностические мероприятия, включающие в себя:
Физикальное обследование
На первом этапе пневмонии определяется тупой звук выше воспалительного очага, крепитация (характерный скрип при дыхании), длинный выдох и жесткое дыхание.
При стадии опеченения усиливается голосовое дрожание и бронхофония. Слышен тупой звук, крепитация и шум трения плевры, дыхание ослаблено.
На заключительном этапе состояние нормализуется, появляются мелкопузырчатые звучные хрипы, а бронхиальное дыхание изменяется на жесткое, а затем везикулярное. При этом следует учитывать, что типичная для стадий пневмококковой пневмонии закономерность может быть нарушена, поэтому физиакальные данные могут одновременно диагностировать различные признаки.
Рентгенография
В начале развития пневмококковой пневмонии рентгенологические признаки слабо выражены. Диффузное затемнение на снимке не определяет четких границ, легочный рисунок усилен. Наблюдается безочаговая однородная инфильтрация в пораженном отделе легкого с расширением его корня.
На стадии регресса рентгенологически диагностируется уменьшение интенсивности теней, обусловленное рассасыванием инфильтрата. Плевральное уплотнение и усиление рисунка легких сохранено.
Для исключения наличия злокачественных новообразований, а также туберкулеза легких рекомендуется проведение компьютерной томограммы. Ориентировочное улучшение общего состояния происходит не ранее чем через 30 дней.
Диагностические критерии пневмококковой пневмонии
Диагностика заболевания соответствует стадиям пневмонии.
На 1 стадии присутствуют сухие хрипы, перкуторный притупленный звук, дыхание затрудненно. На 3 и 2 стадии присоединяется бронхофония. Заключительный этап болезни сопровождается появлением влажных хрипов и жестким дыханием.
Пневмококковая пневмония сопровождается изменениями крови. Лабораторная диагностика выявляет сдвиг (влево) лейкоцитарной формулы, повышенное СОЭ и нейтрофильный лейкоцитоз. Определяется положительный С-реактивный белок, повышенные показатели фибриногена, гаптоглобина и сиаловой к-ты.
Возбудитель пневмонии определяется при исследовании мокроты (наблюдается скопление пневмококков при реакции по Грамму). Помимо этого, назначается посев мокроты на бактериологическое исследование и серологическую реакцию.
Лечение пневмококковой пневмонии

После уточнения диагностики врач назначает лечебные мероприятия, соответствующие стадии развития пневмонии.
Комплексное лечение включает в себя:
Питание и режим
При лихорадочном состоянии пациенту рекомендуется постельный режим. Комната, в которой находится пациент, должна регулярно проветриваться, в ней необходима влажная уборка и, по возможности, кварцевание.
Особое внимание следует уделить водному режиму (не менее 3 л. жидкости в течение суток), так как общая интоксикация способствует обезвоживанию организма. В питании должно присутствовать достаточное количество свежих фруктов и овощей, белков и легкоусвояемых жиров.
Антибиотикотерапия
Препараты, входящие в группу антибиотиков, назначаются эмпирически (при отсутствии ответа на бактериальную восприимчивость к определенным антибиотикам).
Такой подход обусловлен тем, что при бактериологическом исследовании результаты анализа готовы через 5 дней, что ведет к потере времени.
Чаще всего в лечении используются антибиотики пенициллинового ряда (Ампициллин, Амоксиклав), макролидная группа (Азитромицин и Эритромицин), а также цефалоспорины (Цефтриаксон и Цефазолин).
Доза, метод введения и продолжительность применения антибиотиков зависит от состояния пациента. Взрослым людям лечение преимущественно проводится инъекционными антибиотиками, в то время как детям предпочтителен пероральный способ приема лекарственных средств.
Патогенетическая терапия
Лечение пневмонии обусловлено выраженностью легочных и системных факторов.
Патогенетическая терапия включает в себя:
- прием иммуномодуляторов (Декариса, Тималина и т.д.) для усиления защитных сил организма;
- для лучшего отхождения мокроты назначаются отхаркивающие средства (Бромгексин, Лазолван);
- использование ингаляций с бронхолитиками (Беродуалом, Атровентом);
- назначаются муколитики (Калия йодид, Ацетилцистеин, Мукалтин) и бронхорасширяющие препараты, например, Эуфиллин;
- в качестве антиоксидантного лечения назначается комплекс витаминов, преимущественно группы С и Е, Рутин и поливитамины.
Основная роль патогенетической терапии заключается в восстановлении дренажной функции, так как только в этом случае возможно выздоровление пациента.
Детоксикация
Детоксикация (выведение из организма токсинов) обязательно включает инфузии лекарственных препаратов (физиологического раствора, Рингера, гемодеза, глюкозы, липоевой кислоты, Лидазы и т.д.) с обязательным контролем диуреза. При ярко выраженной интоксикации назначается плазмаферез и гемосорбция (очищение крови пациента от токсинов сорбентами).
Симптоматическое лечение
Опираясь на симптоматику, врач может назначить препараты нестероидной группы (Диклофенак, Парацетамол, Ортофен), которые купируют боли и снижают отечность промежуточных легочных тканей.
При развитии сухого кашля могут быть назначены Либексин, таблетки Кодтерпина и Тусупрекса. Для улучшения сокращения миокарда используются сердечные гликозиды (Строфантин или Кардиамин).
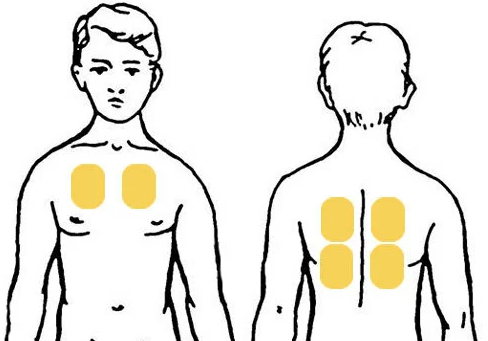
Физиолечение
В восстановительной стадии эффективное действие оказывают:
- физиопроцедуры – электрофорез с добавлением сульфата магния, калия йодида и хлорида кальция, ингаляции с Биопароксом и Ацетилцистеином, УВЧ, СВЧ, иглорефлексотерапия, аппликации с озокеритом и парафином;
- ЛФК – физкультура назначается после снижения температуры и отмены антибиотиков. Выполнение упражнений направлено на улучшение легочной вентиляции, нормализации тканевой микроциркуляции и бронхиального дренажа;
- массаж – выполнение классического и рефлекторного массажа возможно на любом этапе заболевания, но массажные приемы для каждой стадии подбираются индивидуально.
Помимо этого, для нормализации поступления кислорода к головному мозгу рекомендуется выполнение оксигенотерапии.
Прогноз и профилактика пневмококковой пневмонии
При ранней диагностике и адекватном лечении прогноз пневмококковой пневмонии благоприятный. Выздоровление пациента возможно спустя 4 недели. Только в 5% случаев (при игнорировании симптоматики) возможны тяжелые осложнения и гибель больного в первых 5 дней развития болезни
Для снижения вероятности развития пневмококковой пневмонии рекомендуется соблюдение профилактических мероприятий, например, отказ от курения и алкоголя, нормализация питания, ведение здорового образа жизни. Помимо этого, необходимо своевременное лечение ОРВИ и хронических заболеваний.
Специфическая профилактика заключается в вакцинации особенно пациентов, входящих в группу риска, от пневмококковых инфекций вакцинами Превенар и Синфлорикс, позволяющих значительно снизить уровень пневмококкового носительства. Вакцина вводится однократно, положительные результаты такой профилактики доказаны многочисленными наблюдениями специалистов.
Следует помнить, что пневмококковые пневмонии требуют обязательного лечения и наблюдения со стороны лечащего врача. Поэтому при первых проявлениях заболевания необходимо обратиться в медицинское учреждение, что позволит приступить к своевременным терапевтическим мероприятиям, тем самым, предупредив тяжелые осложнения.
Симптомы и лечение пневмококковой пневмонии
 Пневмония пневмококковая — это такое заболевание, которое является одним из видов бактериальных инфекций органов дыхания, вызванных Streptococcus pneumoniae. Основные симптомы заболевания: общая слабость, высокая температура, лихорадка, дыхательная недостаточность, кашель с отделением большого количества мокроты. Для установления диагноза проводится анализ мокроты и крови, рентгенологическое исследование органов грудной клетки. Чаще всего пневмококковая инфекция устраняется с помощью антибиотиков пенициллинового ряда, цефалоспоринов и макролидов.
Пневмония пневмококковая — это такое заболевание, которое является одним из видов бактериальных инфекций органов дыхания, вызванных Streptococcus pneumoniae. Основные симптомы заболевания: общая слабость, высокая температура, лихорадка, дыхательная недостаточность, кашель с отделением большого количества мокроты. Для установления диагноза проводится анализ мокроты и крови, рентгенологическое исследование органов грудной клетки. Чаще всего пневмококковая инфекция устраняется с помощью антибиотиков пенициллинового ряда, цефалоспоринов и макролидов.
Заболевание может протекать в виде сегментарной бронхопневмонии или крупозной плевропневмонии. Пневмококковая пневмония считается наиболее частой формой заболевания. Большинство заболевших является детьми дошкольного возраста и пожилыми людьми. В 25% случаев пневмококковая инфекция осложняется плевритом, ателектазом и эмфиземой легких, поражением суставов и сердечной мышцы, заражением крови.
До открытия пенициллина заболевание в большинстве случаев завершалось летальным исходом. Современные способы лечения позволяют выздороветь практически всем заболевшим. Тем не менее, количество случаев осложненных форм пневмонии остается достаточно высоким. Особенно опасно это заболевание для детей.
Причины возникновения заболевания
 Возбудитель инфекции относится к грамположительным бактериям. Микроорганизм защищен полисахаридной оболочкой, что делает его устойчивым к некоторым видам антибиотиков. Существует более 100 видов пневмококков, 20 из которых способны привести к развитию тяжелых заболеваний — пневмонии, сепсиса, менингита. Пневмококки, относящиеся к условно-патогенным микроорганизмам, обитают на слизистых оболочках носоглотки. Обнаруживаются они у 25% людей, источником заражения считается носитель инфекции или человек, имеющий явные симптомы заболевания. Пневмококки проникают в организм несколькими путями.
Возбудитель инфекции относится к грамположительным бактериям. Микроорганизм защищен полисахаридной оболочкой, что делает его устойчивым к некоторым видам антибиотиков. Существует более 100 видов пневмококков, 20 из которых способны привести к развитию тяжелых заболеваний — пневмонии, сепсиса, менингита. Пневмококки, относящиеся к условно-патогенным микроорганизмам, обитают на слизистых оболочках носоглотки. Обнаруживаются они у 25% людей, источником заражения считается носитель инфекции или человек, имеющий явные симптомы заболевания. Пневмококки проникают в организм несколькими путями.
Под воздушно-капельным путем подразумевается проникновение в дыхательные пути частиц слюны и мокроты зараженного человека. Аспирационный путь передачи осуществляется при попадании секрета носоглотки в бронхи и легкие. Возбудитель инфекции может распространяться по всему организму с током крови.
Пневмококковая инфекция чаще всего обнаруживается у детей младше 2 лет и пожилых людей старше 65 лет. Подвержены заболеванию лица со сниженным иммунитетом, аспленией, алкогольной и наркотической зависимостью. Провоцирующими факторами считаются:
- переохлаждение организма;
- неправильное питание;
- дефицит витаминов;
- частые вирусные инфекции;
- тесные контакты с носителями инфекции.
 Более половины случаев пневмонии пневмококковой возникает в период эпидемии гриппа, так как существование вируса в организме создает идеальные условия для активной жизнедеятельности и размножения бактерий.
Более половины случаев пневмонии пневмококковой возникает в период эпидемии гриппа, так как существование вируса в организме создает идеальные условия для активной жизнедеятельности и размножения бактерий.
Пневмония, вызванная пневмококками, у детей и взрослых, имеет 4 основные стадии:
- Бактериальный отек. Пневмококковая инфекция приводит к расширению сосудов и скоплению экссудата в альвеолах. Эта фаза заболевания длится от 1 до 3 дней. Анализ серозной жидкости позволяет обнаружить пневмококки.
- На второй стадии в составе экссудата появляются красные кровяные тельца и фибриноген. Легочная ткань уплотняется, приобретает консистенцию, схожую со структурой печени. Этот этап длится 2-3 суток.
- При пневмококковой пневмонии 3 стадии в экссудате появляются лейкоциты, из-за чего легочные ткани приобретают сероватый оттенок.
- Последний этап пневмонии начинается с рассасывания экссудата и восстановления естественной структуры легочных альвеол. Длительность этой фазы зависит от степени выраженности воспаления, активности возбудителя инфекции, качества назначенного лечения.
Клиническая картина заболевания
 Пневмококковая пневмония характеризуется появлением симптомов, свойственных всем видам воспаления легких — интоксикационных, бронхолегочных и плевральных. Пневмококковая инфекция в легких может иметь вид крупозной или сегментарной пневмонии. Крупозная форма заболевания у детей начинается с резкого повышения температуры до 40°С, лихорадки и появления нездорового румянца на щеках. Ярко выраженными становятся симптомы отравления организма — общая слабость, головные боли, тошнота, ломота в мышцах и суставах.
Пневмококковая пневмония характеризуется появлением симптомов, свойственных всем видам воспаления легких — интоксикационных, бронхолегочных и плевральных. Пневмококковая инфекция в легких может иметь вид крупозной или сегментарной пневмонии. Крупозная форма заболевания у детей начинается с резкого повышения температуры до 40°С, лихорадки и появления нездорового румянца на щеках. Ярко выраженными становятся симптомы отравления организма — общая слабость, головные боли, тошнота, ломота в мышцах и суставах.
При дальнейшем развитии патологического процесса появляются симптомы дыхательной недостаточности и гипоксии. Сухой кашель, отмечающийся в начале заболевания, сменяется влажным. Отделяется большое количество бурой мокроты. Крупозная пневмония отличается тяжелым течением, она нередко приводит к развитию плеврита, острой дыхательной недостаточности, абсцесса легкого. У детей могут появиться симптомы генерализованной пневмококковой инфекции, поражающей кору головного мозга, сердечную мышцу, ткани почек и печени.
Сегментарная пневмококковая пневмония обычно развивается на фоне ОРВИ. Общая слабость, чувство усталости и потоотделение усиливаются. Симптомы схожи с проявлениями крупозной формы, однако оказываются менее выраженными. Лихорадка держится на протяжение 1-3 дней, кашель умеренный, боли в груди незначительные. Эта форма заболевания имеет менее тяжелое течение, осложнения возникают достаточно редко. Сегментарная пневмококковая пневмония отличается затяжным характерам, инфильтраты в легких сохраняются до 2 месяцев.
Как выявляют пневмококковую пневмонию
 Диагностические признаки заболевания изменяются в соответствии с его стадиями. На 1 стадии отмечаются сухие хрипы, тяжелое дыхание и притупление перкуторного звука. На 2-3 стадии прослушивается бронхофония. Последний этап пневмонии характеризуется появлением влажных хрипов, жесткого дыхания. На рентгеновских снимках обнаруживаются множественные инфильтраты, имеющие вид темных пятен. Для того чтобы исключить наличие злокачественных опухолей и туберкулеза, назначается КТ легких. Общий анализ крови позволяет обнаружить характерные для пневмонии изменения в ее составе. Обнаруживается выраженный лейкоцитоз, увеличение СОЭ, сдвиг формулы влево. Биохимический анализ крови отражает повышение уровня сиаловых кислот, γ-глобулинов, фибриногена.
Диагностические признаки заболевания изменяются в соответствии с его стадиями. На 1 стадии отмечаются сухие хрипы, тяжелое дыхание и притупление перкуторного звука. На 2-3 стадии прослушивается бронхофония. Последний этап пневмонии характеризуется появлением влажных хрипов, жесткого дыхания. На рентгеновских снимках обнаруживаются множественные инфильтраты, имеющие вид темных пятен. Для того чтобы исключить наличие злокачественных опухолей и туберкулеза, назначается КТ легких. Общий анализ крови позволяет обнаружить характерные для пневмонии изменения в ее составе. Обнаруживается выраженный лейкоцитоз, увеличение СОЭ, сдвиг формулы влево. Биохимический анализ крови отражает повышение уровня сиаловых кислот, γ-глобулинов, фибриногена.
Выявление возбудителя инфекции осуществляется посредством микроскопического исследования мокроты. В образцах, окрашенных по Грамму, обнаруживается большое количество пневмококков. Проводится бактериологический анализ мокроты, выполняются серологические тесты. Наибольшее количеств антител вырабатывается на 10-14 день болезни. Необходимо провести и анализ чувствительности возбудителя инфекции к антибактериальным препаратам. Как лечить пневмонию?
Основные способы лечения заболевания
 Лечение пневмококковой пневмонии у детей и взрослых направлено на устранение возбудителя инфекции, снятие основных симптомов заболевания, улучшение общего состояния организма. В стационар чаще всего помещают детей младше 1 года, пациентов старшего возраста, лиц с сопутствующими патологиями. В период лихорадки рекомендуется соблюдать постельный режим, придерживаться специальной диеты и питьевого режима.
Лечение пневмококковой пневмонии у детей и взрослых направлено на устранение возбудителя инфекции, снятие основных симптомов заболевания, улучшение общего состояния организма. В стационар чаще всего помещают детей младше 1 года, пациентов старшего возраста, лиц с сопутствующими патологиями. В период лихорадки рекомендуется соблюдать постельный режим, придерживаться специальной диеты и питьевого режима.
Пневмококковая инфекция лечится с помощью ингибиторозащищенных пенициллинов — Ампициллин, Амоксициллин.
Применение ванкомицина способствует уничтожению устойчивых к антибиотикам форм бактерий.
Патогенетическая терапия основывается на применении бронхолитиков, дезинтоксикационных препаратов, кардиопротекторов. Симптоматическое лечение подразумевает прием муколитиков, жаропонижающих и противокашлевых препаратов. На 4 стадии пневмонии медикаментозное лечение дополняется дыхательной гимнастикой, физиотерапевтическими процедурами, приемом витаминов. Терапевтический курс длится не менее 21 дня, после его завершения проводится контрольное обследование.
Типичный возбудитель пневмококковой пневмонии – стрептококк. Как его распознать и вылечить?
Пневмококковая пневмония – это типичный вариант внебольничной пневмонии (70-90% всех случаев), которая вызывается бактерией Streptococcus pneumoniae (стрептококк пневмония). Данная бактерия является представителем нормальной микрофлоры человека и обитает в верхних дыхательных путях, где сдерживается силами местного иммунитета.
При ослаблении иммунной защиты организма возбудитель беспрепятственно спускается в нижние дыхательные пути и вызывает заболевание. Излюбленные места обитания стрептококка – зев, нос и горло.
Код по МКБ-10: J13 Пневмония, вызванная Streptococcus pneumoniae (стрептококк пневмония).
Механизм инфицирования
Как уже упоминалось ранее, данная бактерия является представителем нормальной микрофлоры большинства людей. Как правило, практически 100% носительство пневмококка наблюдается в организованных коллективах детей и взрослых. Источник инфекции — больной человек или простой бактерионоситель. Выделяют несколько путей распространения инфекции:
- воздушно-капельный (самый частый, во время чихания, кашля, разговора);
- аспирационный (при попадании содержимого носоглотки в нижние дыхательные пути);
- гематогенный (разносится с током крови из другого очага инфекции).
 Инкубационный период зависит от пути попадания, вирулентности (агрессивности) бактерии и устойчивости организма человека. Обычно от момента внедрения бактерии до появления первых симптомов пневмонии проходит от 12 до 48 часов.
Инкубационный период зависит от пути попадания, вирулентности (агрессивности) бактерии и устойчивости организма человека. Обычно от момента внедрения бактерии до появления первых симптомов пневмонии проходит от 12 до 48 часов.
Если пациент во время начала инкубационного периода принимал противовоспалительные таблетки, совершенно по другому поводу, например, лечил зуб, симптоматика пневмококковой пневмонии, скорее всего, проявится позже.
Стадии развития
Выделяют четыре патологоанатомические стадии развития пневмококковой пневмонии:
- Стадия прилива (12-72 ч) — в эту стадию происходит активное размножение бактерии в альвеолах с образованием большого количества серозного экссудата и распространением его через поры в альвеолярных мешочках (поры Кона) по легочной ткани. При этом наблюдается приток крови к легким (полнокровие легких).
- Стадия красного опеченения (1-3 суток) — наблюдается полное заполнение пораженных альвеол экссудатом, который содержит большое количество фибрина и эритроцитов. При этом, пораженный участок легкого становится плотным и приобретает бурый окрас (похож на печень).
- Стадия серого опеченения (2-6 суток) — в этот период наблюдается гемолиз (распад) эритроцитов и выход в альвеолы большого количества лейкоцитов, в результате чего окраска пораженного участка легкого меняется на серую.
- Стадия разрешения (может продолжаться очень долго) — альвеолы очищаются от экссудата и восстанавливают свою структуру и функцию.
Последовательная смена патологоанатомических стадий наблюдается не у всех больных.
Симптомы пневмококкового воспаления легких
Пневмококковая пневмония характеризуется внезапным и острым началом. Чаще всего она протекает в виде крупозной. Для нее характерны четыре основных синдрома:
 интоксикационный (резкий подъем температуры до 38-40 о С, головная боль, озноб, боли в мышцах, слабость, потеря аппетита);
интоксикационный (резкий подъем температуры до 38-40 о С, головная боль, озноб, боли в мышцах, слабость, потеря аппетита);- общевоспалительный (лихорадка, лейкоцитоз, повышение СОЭ, изменения в биохимическом анализе крови);
- бронхолегочной (кашель, сначала сухой, затем с большим количеством мокроты, одышка, в мокроте обнаруживается пневмококк);
- плевральный (локальная болезненность в области поражения, усиливается при глубоком вдохе и кашле).
Диагностика
Диагностика начинается с общего осмотра и сбора анамнеза. Больной жалуется на симптомы которые его беспокоят, а врач объективно оценивает его состояние. При аускультации выслушивается жесткое дыхание с мелкопузырчатыми хрипами или крепитацией, также, можно услышать шум трения плевры (при сухом плеврите).
Если же в плевральной полости скопился экссудат (выпотной плеврит, развивается после сухого), то дыхательные шумы будут ослаблены или не слышны. При перкуссии отмечается притупление звука над пораженным участком. Еще одной характерной особенностью является румянец на щеке (на стороне поражения).
После осмотра, врач назначает дополнительные исследования для уточнения диагноза:
- рентгенологическое исследование (определяют очаг воспаления) — снимки выполняют в прямой и боковой проекциях ;
- рентгеноскопия;
- компьютерная томография;
- УЗИ плевры;
- общий и биохимический анализы крови (лейкоцитоз со сдвигом формулы в лево, повышение СОЭ, С-реактивного белка и так далее.);
- анализ мокроты на наличие возбудителя и его чувствительность к антибиотикам (в мокроте обнаруживается Streptococcus pneumoniae).

После всех проведенных исследований, врач определяет окончательный диагноз. Лечение может быть начато до проведения полной диагностики.
Стрептококковая пневмония, как и другие виды воспаления легких, требует незамедлительного лечения. Этиотропной (воздействующей на причину заболевания) терапией являются антибиотики, так как только они убивают бактерию и приводят к прекращению её воздействия на организм.
До определения чувствительности патогенного микроорганизма к антибиотикам (эмпирическая терапия) назначаются антибиотики широкого спектра действия:
- пенициллины;
- цефалоспорины 2-3 поколений;
- макролиды;
- фторхинолоны;
- аминогликозиды;
- карбапенемы.
При отсутствии положительной динамики в течении 48 часов производят замену препарата. После определения чувствительности бактерии делается коррекция лечения на основе полученных данных.

Кроме этого, в лечении используют ряд препаратов, которые относятся к симптоматической или патогенетической терапии и способствуют скорейшему выздоровлению:
- муколитики и средства способствующие отхождению мокроты (улучшают дренажную функцию бронхов и способствуют их очищению);
- нестероидные противовоспалительные средства (НПВС) — снижают температуру и уменьшают воспаление);
- иммуномодулирующая терапия (витамины, минеральные вещества, иммуномодуляторы).
Также, в лечении пневмонии большое значение имеет качественное и полноценное питание пациента, что способствует восстановлению организма.
После улучшения состояния больного можно приступить к физиотерапии и лечебной физкультуре:
- ингаляции;
- вибрационный массаж;
- УВЧ-терапия;
- дыхательная гимнастика.
Все эти процедуры и упражнения способствуют улучшению мукоцилиарного клиренса (отхождению мокроты) и восстановлению функции легких.
Реабилитация
Реабилитация начинается еще во время лечения, она включает в себя:
 физиотерапию;
физиотерапию;- лечебную и дыхательную гимнастику;
- прием про- и пребиотиков (восстановление микрофлоры кишечника после приема антибиотиков);
- общеукрепляющую терапию (витамины);
- диету (правильное и полноценное питание);
- санаторно-курортное лечение.
Реабилитационные мероприятия необходимы для скорейшего восстановления дыхательной функции пораженных участков легкого.
Полезное видео
Подробно о пневмококковой инфекции в этом видео:
Заключение
Пневмококковая пневмония, как правило, является внебольничной, это означает, что она хорошо поддается терапии. Поэтому, очень важно своевременно обратиться к врачу за квалифицированной помощью и не заниматься самолечением, чтобы не усугубить ситуацию. Лечение чаще всего проводиться амбулаторно и уже через 7-10 дней пациент будет совершенно здоров.
Источники:
http://ingalin.ru/pnevmoniya/pnevmokokkovaya.html
http://elaxsir.ru/zabolevaniya/pnevmoniya/simptomy-i-lechenie-pnevmokokkovoj-pnevmonii.html
http://bronhus.com/zabolevaniya/legkie/pnevmoniya/vzroslye/vidy-pn/pnevmokokkovaya.html