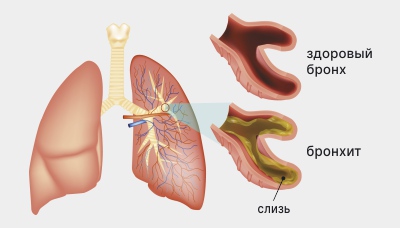
Пневмония у лежачих больных после инсульта
Пневмония у лежачих больных после инсульта
Пневмония у лежачих больных после инсульта
Одним из самых опасных осложнений у пациентов после острого нарушения мозгового кровообращения является пневмония. По статистике в 50% случаев она возникает как осложнение ишемического инсульта, в 35% – геморрагического, и в 45% –субарахноидального. Почти в 15% из них воспаление легких заканчивается летальным исходом.
Причины развития осложнения

Высокий показатель частоты постинсультной пневмонии прямо связан с тем, что у пациентов тяжелые формы нарушения мозгового кровообращения приводят к глубокому угнетению сознания и дыхания, глотательного и кашлевого рефлекса. Усугубляет ситуацию и гемодинамические изменения в кровообращении легочных тканей, ослабленный иммунитет, сбой в дренажной системе бронхов. Все это способствует дисбалансу в работе нормальной микрофлоры и вытеснению ее на патогенную.
Подавляющее большинство пациентов, поступая в реанимационное отделение или в палату интенсивной терапии, получают так называемую госпитальную пневмонию, развивающуюся в первые двое суток с начала острого периода нарушения мозгового кровообращения.
К факторам, провоцирующим это опасное осложнение, относятся:
- Возраст 60 лет и старше.
- Избыточная масса тела.
- Пребывание пациента более недели на искусственной вентиляции легких.
- Длительное статическое положение, адинамия.
- Хроническая сердечно-сосудистая и легочная патология в анамнезе, уремия и гипергликемия.
В группу риска по развитию осложнения также входят пациенты с пониженным уровнем иммунной защиты и с острыми и хроническими заболеваниями носоглотки и полости рта.
Механизм развития осложнения

Ранняя пневмония после инсульта может возникнуть в случаях бактериального инфицирования из-за недостаточной дезинфекции оборудования, инвазивных процедур (санация, фибробронхоскопия) или отсутствия должного ухода. У лежачих больных после инсульта частички пищи или рвотных масс попадают в отделы верхних дыхательных путей. Нарушенный глотательный акт и отсутствие кашлевого рефлекса дают толчок к развитию аспирационной пневмонии.
Но главной причиной осложнения является застой жидкости в легких из-за выключения из работы диафрагмы. Создается благоприятная среда для развития патогенной флоры и как следствие – пневмония с отеком легких при инсульте.
В более поздний срок (период от 2 до 6 недель) воспаление провоцируют гипостатические процессы: пациент в течение длительного времени лежит на спине, продуктивный кашель отсутствует, мокрота не отходит.
У каждого случая застойной пневмонии свои особенности и клиническое течение, которые зависят от вида возбудителя (грамотрицательная флора, стафилококк, грибковая инфекция, синегнойная палочка, анаэробы), исходного состояния пациента. На скорость развития осложнения также влияет локализация очага в головном мозге.
Клинические проявления

Диагностировать раннюю пневмонию после инсульта достаточно сложно.
Ее симптоматика неспецифическая, по признакам схожа с первичной патологией:
- Умеренная лихорадка.
- Нарушение дыхательного ритма.
- Отсутствие кашлевого рефлекса.
Основными клинико-лабораторными показателями развития пневмонии считаются:
- Повышенное содержание лейкоцитов в крови.
- Гнойное отделяемое из трахеи.
- Патологические изменения на рентгеновских снимках.
- Хрипы, булькающие или клокочущие звуки во время дыхания.
Поздняя пневмония при инсульте проходит с более выраженной симптоматикой:
- Лихорадка до 39–40 °C.
- Частые приступы озноба.
- Выделение гнойной мокроты.
- Влажные хрипы.
На рентгенограмме снижена прозрачность легочного поля с нежными облаковидными инфильтратами небольшого диаметра (до 3 см).
Если специалист диагностирует воспаление на начальной стадии, своевременно начатая терапия дает положительный прогноз.
При подозрении на осложнение назначают томографию, обзорную рентгенографию органов грудной клетки. Для выявления патогенной микрофлоры у пациента проводится забор мокроты.
Лечебная программа

Лекарственная терапия должна решить несколько важных задач:
- Максимально в короткие сроки купировать гипоксию.
- Предупредить развитие отека легких при инсульте.
- Подавить и нейтрализовать возбудителя инфекции.
- Восстановить дренажную способность бронхов.
- Возобновить нормальную работу легких.
- Повысить иммунную защиту.
Медикаментозная терапия антибактериальными препаратами широкого спектра действия назначается сразу же после подтверждения диагноза и длится от 10 до 40 дней. В программу входят антибиотики группы цефалоспоринов I–III поколений, которые сочетаются с аминогликозидами и фторхинолонами в следующих комбинациях:
- Цефтазидим и фторхинолон респираторного вида.
- Амикацин и однин из антисинегнойных пенициллинов.
- Монотерапия цефалоспорином IV поколения (Цефепим).
- Цефтазидим и Цефипим, Имопенем и фторхинолон II поколения.
В лечение включаются:
- Диуретики.
- Кардиотоники.
- Муколитики.
- Препараты, возбуждающие кашлевой центр.
- Иммуномодуляторы.
- Дезинтоксикационные средства
- Нативная или свежезамороженная плазма.
В качестве вспомогательных процедур для улучшения отхаркивания назначается:
- Оксигенотерапия.
- Курс ручного или вибрационного массажа.
- Дыхательные упражнения.
- Физиопроцедуры с бронхолитическими средствами.
Эффективность проведенного лечения проверяется примерно на пятые сутки. Показатели положительной динамики и остановки воспалительного процесса:
- Сниженная до нормальных значений температура.
- Сокращение количества выделенной гнойной мокроты.
- Сниженный лейкоцитоз в крови.
Адекватная и своевременная терапия дает благоприятный прогноз на излечение. Но у возрастных пациентов шансы на выздоровления сокращаются: каждый десятый случай острого нарушения мозгового кровообращения, сопровождающийся воспалением легких, заканчивается смертью.
Профилактика
Воспаления легких можно избежать, если больному будет обеспечен надлежащий уход с выполнением целого ряда важных процедур.
Для работы диафрагмы и устранения застоя необходимы:
- Регулярные переворачивания пациента с правого бока на левый по 6—8 раз в сутки, усаживания на кровати, укладывания на живот.
- Тщательное очищение полости рта: зубов, языка, десен от остатков пищи.
- Ежедневный массаж (от 3 до 5 раз) верхней трети грудной клетки
- Лечебная гимнастика.
- Надувание шариков, полиэтиленовых пакетов, выдувание воздуха через трубочку, вставленную в емкость с водой.
- В домашних условиях рекомендуют чередование банок и горчичников.
Пациент должен лежать на специальной функциональной кровати с приподнятым на 30–60° головным концом. Помещение должно регулярно проветриваться и быть оснащено увлажнителем воздуха.
Медицинский и обслуживающий персонал должен неукоснительно соблюдать правила гигиены, все оборудование и средства ухода тщательно обработаны обеззараживающими растворами.
Ослабленный болезнью пациент должен быть огражден от любых контактов с инфекцией.
Нелеченая пневмония после инсульта всегда приводит к летальному исходу. При несвоевременном лечении заболевание может осложниться абсцессом, гангреной, экссудативным плевритом или эмпиемой.
Причины пневмонии после инсульта и профилактика
Содержание
Пневмония после инсульта – это довольно частое и неприятное осложнение, которое возникает в 50% случаев нарушения мозгового кровообращения. Именно воспаление легких становится одной из главных причин летального исхода у больных, которые перенесли инсульт головного мозга. Для того чтобы предупредить развитие данного осложнения, а также быстрее восстановить нормальное функционирование организма, необходимо знать причины возникновения пневмонии, а также ее симптомы, позволяющие вовремя выявить развитие заболевания.
Каковы причины появления болезни

Существует немало факторов риска, которые способствуют развитию воспаления в полости легких после перенесения нарушенного кровообращения в мозге.
К этим факторам относятся:
- наступление инсульта в возрасте старше 65 лет;
- повышенный вес;
- сердечные патологии в хронической форме;
- угнетение сознания;
- проведение больному искусственной вентиляции легких, которая длится более 7 дней;
- длительное нахождение в лежачем, обездвиженном положении;
- прием в качестве лечения Н2-блокаторов.
 На появление пневмонии после инсульта свое влияние оказывают следующие причины:
На появление пневмонии после инсульта свое влияние оказывают следующие причины:
- нарушение кровотока;
- ухудшение дыхания.
Возбудителями данной болезни чаще всего становятся:
- клебсиелла;
- кишечная и синегнойная палочка;
- золотистый стафилококк.
Врачи выделяют 2 вида пневмонии, которые отличаются причинами своего возникновения и характерными симптомами:
- Аспирационная пневмония. Данное состояние возникает в результате попадания маленьких составляющих пищи в верхние дыхательные пути, что ведет к прекращению работы пострадавшей части легочной ткани. Микроорганизмы, находящиеся в них, вызывают появления воспаления. Основные симптомы данного вида пневмонии напоминают собой интоксикацию, которая характеризуется сильным кашлем. Хуже всего, когда попавшие в органы дыхания кусочки пищи перекрывают область крупных бронхов. В результате этого больному очень трудно кашлять, а через несколько дней возникает пневмония с высокой температурой.
- Застойная пневмония. Этот вид болезни в основном диагностируется у лежачих больных, поскольку постоянное нахождение в таком положении вызывает серьезные нарушения кровообращения легких. В результате этого происходит усугубление вентиляции легких, и затрудняется отход мокроты.
Прогноз пневмонии напрямую зависит от причины, вызвавшей развитие заболевания.
Симптомы и диагностика заболевания
При появлении ранней или первой формы пневмонии, которая развивается в течение 72 часов после возникновения инсульта, довольно трудно заметить симптомы данного осложнения. Это можно объяснить тяжелым состоянием больного после нарушения кровообращения в мозге, что вызывает смазанную клиническую картину.
Однако все-таки можно выделить несколько симптомов ранней формы воспаления легких:

- незначительное повышение температуры тела;
- изменения в легочных тканях, которые явно видны на рентгенограмме;
- хрипы, клокочущие и булькающие звуки при совершении дыхания;
- увеличение количества лейкоцитов в крови;
- слабовыраженный кашель, который нередко отсутствует у пострадавшего.
Поздняя и запущенная форма пневмонии развивается в течение 2-6 недель после возникновения инсульта и если не лечить данное осложнение, то это может привести к смертельному исходу.
Основные симптомы данной стадии:
- озноб и повышение температуры тела 38-39,5 градусов;
- мокрота гнойного характера;
- может возникать кашель;
- значительное повышение в крови уровня лейкоцитов.

При появлении подозрений на пневмонию врач назначает пациенту анализы на мокроту, что позволит определить наличие возбудителя. Кроме этого, больному рекомендуется обследование грудной клетки, которая осуществляется с помощью рентгена.
Если удается своевременно установить наличие пневмонии еще на начальной стадии ее развития, то вовремя начатое лечение позволяет надеяться на положительные результаты.
Опасность пневмонии после наступления инсульта
Стоит знать, что подхватить пневмонию в больнице довольно легко. Для этого достаточно, чтобы организм человека поразил стафилококк, а также произошло развитие инсульта.
Избежать появления пневмонии в таком случае бывает нелегко, поскольку в результате данной болезни и происходит нарушение кровообращения.
 При отсутствии эффективного лечения у больного могут развиться следующие неприятные последствия:
При отсутствии эффективного лечения у больного могут развиться следующие неприятные последствия:
- Интоксикация – не полностью вылеченная болезнь ведет к постепенному и опасному для здоровья отравлению, что сразу же сказывается на работе сердечной мышцы.
- Утрата дыхательной функции – для того чтобы справиться с ситуацией, больному требуется установка аппарата для проведения вентиляции легких, что затрудняет реабилитацию больного, ведь для восстановления здоровья необходимо обеспечить нормальное поступление кислорода.
- Смертельный исход – отсутствие лечения или неэффективная терапия при пневмонии часто приводят к смерти больного.
Для того чтобы предотвратить развитие осложнений больной получает медикаментозное лечение. Кроме этого, пациенту осуществляются дополнительные методики, которые повышают процесс отхаркивания отслаиваемой мокроты.
К данным мероприятиям относятся:
- дыхательные упражнения;
- специальный массаж, осуществляемый ручным методом;
- переворачивание больного каждые 3-4 часа.
Профилактические мероприятия
Правильный и своевременный уход за пострадавшим, который перенес инсульт, может снизить риск развития пневмонии.
Основные рекомендации по уходу за восстанавливающимися больными заключаются в следующем:
- спинка кровати должна быть поднята под углом в 30 градусов;
- попеременные перевороты с одного бока на другой не менее 7 раз в день;
- качественная чистка воды, которую пьет больной;
- массаж или разминание спины, позволяющее вызвать кашель и увеличить качество отхаркивания;
- чистка зубов и уход за ротовой полостью;
- проведение качественной гигиены;
- уход за медицинскими предметами;
- проветривание больничной палаты, что позволит уменьшить количество микробов в воздухе.
Сразу после выписывания больно ему стоит начинать проводить физические упражнения, которые позволят улучшить кашель и быстро вывести мокроту. Правильное следование советам врача поможет быстро восстановить организм и собственное здоровье, а также избежать осложнений.
Пневмония после инсульта
Пневмония после инсульта является самым распространенным осложнением. Ее лечение затрудняется при несвоевременной диагностике. Родственникам следует принимать профилактические меры, препятствующие появлению болезни. Если инфицирование все же произошло, рекомендации по дальнейшей терапии должен дать врач.
Причины появления заболевания
Пневмония диагностируется у половины больных, перенесших инсульт. Вероятность появления такого осложнения повышается, если пациент старше 65 лет и ранее перенес воспаление легких или заболевания сердечно-сосудистой системы. Способствует развитию патологии избыточный вес.
Дыхательные нарушения практически всегда диагностируются при сильном повреждении мозга, поскольку это сопровождается снижением иммунитета и способствует проникновению микроорганизмов в нижние дыхательные пути.
Пневмонию после апоплексического удара регистрируют у людей, попавших в кому, а также длительно пребывающих на искусственной вентиляции легких. Помимо этого, работа органа нарушается вследствие продолжительной госпитализации в лежачем положении.
У 20% людей пневмония развивается непосредственно после госпитализации, у 50% болезнь отмечается через 3 суток.
В большинстве случаев возбудителем являются бактерии, но если больной получает антибиотики и глюкокортикостероиды, возможно заражение грибами.
Появлению инфекции у больных способствуют такие факторы:
- нарушение акта глотания;
- проведение интубации трахеи;
- гипогликемия;
- уремия;
- хронические болезни сердца;
- курение.
 Курение
Курение
Риск дыхательных нарушений повышается у пациентов, сознание которых по шкале Глазго оценивается менее 9 баллов, а также при проведении процедуры ИВЛ дольше 10 дней.
Механизм развития
Пневмония связана с нарушением оттока крови, что приводит к застою жидкости в легких. Это становится причиной роста патогенной микрофлоры.
При инсульте у человека возможны два вида инфекции: аспирационная и застойная. Первый тип связан с нарушением акта глотания. В результате этого жидкость или кусочки еды попадают в бронхи, что нарушает циркуляцию воздуха.
Застойная форма возникает вследствие лежачего положения больного. Причиной ее появления являются нарушение кровообращения в органах дыхания и сдавливание грудной клетки. Данные факторы ухудшают работу легких, что способствует скоплению в них мокроты.
Симптоматика пневмонии
Основной признак инфицирования — нарушение дыхания. Температура у пациента повышается до 38 градусов. Отмечаются также боль в груди и кашель. Во время отхаркивания выделяется гнойная мокрота. Последний симптом характерен и для других патологий органов дыхания, поэтому очень важно, чтобы врач правильно определил причину появления такого признака.
Особенности диагностики
Своевременная диагностика усложняется, поскольку проявления пневмонии на ранних этапах часто путают с неврологическими нарушениями. По этой причине болезнь зачастую обнаруживают на поздних стадиях.
Патологические процессы в легких показывают рентген и УЗИ плевральной полости. При подозрении на застойную форму больному делают ЭКГ и эхоКГ.
Для диагностики пневмонии у лежачих больных после инсульта важное значение имеет анализ крови. При инфицировании, у пациента возрастает количество лейкоцитов, нейтрофилов. Однако данные показатели завышены при любом критическом состоянии и не всегда указывают на проблемы с органами дыхания. Более информативным является исследование газового состава крови.
 Анализ крови
Анализ крови
Терапия возможна только после установки возбудителя и определения его чувствительности к антибиотикам.
Методы лечения пневмонии после инсульта
Пневмония лечится комплексно. Медикаменты подбирают с учетом состояния больного, возбудителя инфекции и сопутствующих болезней.
Терапия включает:
- антибиотики или противовирусные препараты;
- жаропонижающие, противовоспалительные средства;
- отхаркивающие, мочегонные препараты;
- обезболивающие медикаменты;
- лекарства для восстановления кровообращения.
 ИВЛ
ИВЛ
Помимо указанных лекарств, больной нуждается в препаратах, поддерживающих работу сердца и сосудов. При отсутствии температуры требуется иммунозаместительная терапия.
При нарушении дыхательной функции пациенту с инсультом проводят ИВЛ. С тяжелой формой болезни назначают дезинтоксикационные препараты. Если необходимо, проходят курс инфузий нативной плазмы.
Больному после начала терапии должно стать легче дышать через 36 часов. Врач, постоянно проверяя его состояние, может подкорректировать лечение сменив препараты или увеличив их дозировку. О выздоровлении свидетельствуют:
- уменьшение количества лейкоцитов;
- снижение температуры;
- уменьшение отхаркиваемой мокроты.
Огромное значение в лечении пациентов с инсультом имеют дыхательная гимнастика и массаж грудной клетки.
Если пневмония двухсторонняя, для пациентов с нарушениями мозгового кровообращения прогноз отрицательный. Они редко выживают с такой формой болезни.
Шансов на выздоровление больше у пациентов с незначительными повреждениями мозга, при условии прохождения реабилитации и сохранении двигательной активности.
Люди пожилого возраста вследствие перенесенного апоплексического удара чаще получают осложнения, в сравнении с молодыми. Мокрота у них скапливается интенсивнее, поэтому дыхательная недостаточность наступает быстрее.
Профилактика пневмонии после инсульта
Чтобы предотвратить развитие дыхательных нарушений после апоплексического удара, необходимо уделять достаточно внимания гигиене больного и его вещей. Окружающие люди также должны пользоваться антисептиками.
Лежачие больные должны периодически менять свое положение. Им рекомендуют дыхательную гимнастику и любые активные движения в постели. Верхняя часть туловища пациента должна быть приподнята под углом 45 градусов. Необходимо регулярно проводить санацию носоглотки.
 Трахеостома
Трахеостома
Если больного инсультом подключают к искусственной вентиляции легких, важно использовать трубки трахеостомы из качественных материалов.
Возможные осложнения
Если не лечить пневмонию у больных, перенесших инсульт, происходит ухудшение работы легких, что приводит к дыхательной недостаточности. Летальный исход более вероятен у пациентов с застойной формой болезни.
При несвоевременной терапии дыхательных нарушений состояние лежачего пациента осложняется перикардитом, миокардитом и одышкой. Летальность повышается, если инфекция распространилась на сердечные клапаны и привела к порокам сердца.
Последствием пневмонии может стать сепсис со множественными кровоизлияниями. Данное осложнение возникает при сильной интоксикации микроорганизмами, вызвавшими болезнь. Одним из самых опасных состояний, которые обнаруживаются при этом, является инфекционно-токсический шок, сопровождающийся снижением артериального давления.
Заключение
Вероятность появления пневмонии после апоплексического удара довольно высокая, особенно среди лежачих пациентов. Чтобы своевременно обнаружить болезнь, требуется пребывание в стационаре в течение нескольких дней после приступа. Это повысит шансы на выживаемость.
Источники:
http://elaxsir.ru/zabolevaniya/pnevmoniya/posle-insulta-pnevmoniya.html
http://boleznikrovi.com/serdce/insult/pnevmoniya-posle-insulta.html
http://pulmohealth.com/pnevmoniya/posle-insulta/