Что такое искусственная кома при пневмонии?
Что такое искусственная кома при пневмонии?
Тяжелая форма пневмонии у взрослых: лечение в реанимации и искусственная кома
Заболевания тяжелыми формами пневмонии и случаи летального исхода от нее сильно увеличились за последние несколько десятков лет. В зоне риска находятся как молодые люди с пониженным иммунитетом, так и пожилые пациенты старше 60 лет, имеющие нарушения функций дыхания.
Связан рост числа заболеваний с усилением устойчивости некоторых бактерий к большинству известных лечебных препаратов (антибиотиков). В связи с этим при диагностировании тяжелой формы пневмонии рекомендована незамедлительная госпитализация больного для лечения его в реанимации.
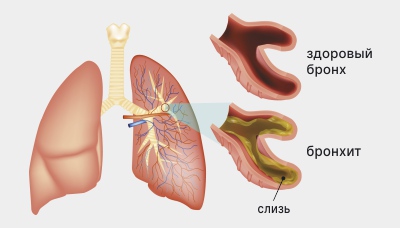
Пневмония – это инфекционно-воспалительное заболевание легких. Под воздействием определенных патогенных микроорганизмов происходит воспаление интерстициальной и легочной ткани с поражением альвеол. При отсутствии своевременного и грамотного лечения болезнь приобретает тяжелое течение. Возбудителями госпитальной пневмонии могут стать:
- Золотистый стафилококк (Staphylococcus aureus) – шаровидная грамположительная бактерия из ряда стафилококковых.
- Синегнойная палочка (Pseudomonas aeruginosa) – грамотрицательная, подвижная палочковидная бактерия, которая опасна для человека. Является возбудителем многих инфекционных болезней. Устойчива к антибиотикам.
- Палочка Фридлендера (Klebsiella pneumonia) – грамотрицательная, анаэробная, палочковидная бактерия.
 Кишечная палочка (Escherichia coli) — еще одна грамотрицательная палочковидная бактерия. Распространяется в нижней части кишечника человека.
Кишечная палочка (Escherichia coli) — еще одна грамотрицательная палочковидная бактерия. Распространяется в нижней части кишечника человека.- Протей мирабилис (Proteus mirabilis) — из ряда грамотрицательных, факультативно-анаэробных стержнеобразных бактерий. Способна вызвать различные инфекционные заболевания у человека.
- Гемофильная палочка (Haemophilus influenza) или палочка Пфайффера – грамотрицательные, неподвижные бактерии из семейства Pasteurellaceae. Являются возбудителем гриппа.
- Энтеробактерии (Enterobacter) – род грамотрицательных, факультативно-анаэробных, стержнеобразных, неспорообразующих бактерий из семейства Enterobacteriacaea. Находится в кишечнике у многих здоровых людей.
- Серрация (Serratia) – еще один род грамотрицательных, палочковидных бактерий семейства Enterobacteriacaea.
- Фузобактерии (Fusobacterium) – род грамотрицательных, анаэробных, неспорообразующих бактерий. Некоторые части бациллы выглядят, как тонкие, с заостренными кончиками, палочковидные клетки.
- Бактероиды (Bacteroides) – бактерии семейства Bacteroidaceae. Подобны Fusobacterium. Являются представителями нормальной микрофлоры кишечника человека.
- Легионеллы (Legionella) – грамотрицательная болезнетворная бактерия класса Gammaproteobacteria. Включает в себя множество патогенных видов бацилл.
Критерии тяжелой формы болезни
Все пациенты с тяжелыми случаями пневмонии независимо от этиологии подлежат лечению в реанимации. Проявляются они симптомами септического шока или тяжелой формы сепсиса, дыхательной недостаточностью. В таких случаях необходимо проведение интенсивной терапии.
Тяжелые формы пневмонии имеют несколько характерных видов.
Внебольничная
Развивается на фоне попадания в организм патогенных микробов. При тяжелой форме течения заболевания больной госпитализируется. Лечение в таком случае возможно в отделениях реанимации (по показаниям). Основные проявления болезни:
 Выраженная дыхательная недостаточность.
Выраженная дыхательная недостаточность.- Внелегочные поражения (менингит, перикардит и многое другое).
- Острая почечная недостаточность.
- Сильная боль при кашле.
- Гнойные, иногда кровавые, выделения в мокроте.
- Нарушение сознания.
- Мучительная головная боль.
- Бессонница.
- Температура тела свыше 39 °C.
- Холодный пот.
- Пониженное давление.
- Нарушение желудочно-кишечного тракта (тошнота, рвота, понос).
- Почти постоянный кашель.
- Судороги.
- Хрипы при дыхании.
Лабораторные показатели:
- Лейкопения меньше 4*10⁹/л.
- Палочкоядерный сдвиг больше 20%.
- Гемоглобин меньше 100 г/л.
- Гипоксемия Pa02 меньше 60 мм рт ст, Sa02 менее 90 %.
Внутрибольничная или госпитальная
Инфицирование нижних дыхательных путей. Проявляется заболевание в течении 2-3 дней после попадания больного в медицинскую клинику. Может возникнуть в послеоперационный период.
Клинические проявления:
- Повышенная температура тела.
- Большое количество мокроты с гнойным запахом.
- Сильный кашель.
- Одышка.
- Боль в области грудной клетки.
- Тахикардия.
- Гипоксемия.
- Сердечно-сосудистая недостаточность.
- Дыхательная недостаточность.
- Влажные хрипы.
- Возникновение в легочной ткани новых инфильтратов.

Лабораторно патология проявляется таким образом:
- Лейкоцитоз больше 12.0*10⁹/л.
- Палочкоядерный сдвиг больше 10%.
- Артериальная гипоксемия Pa02 меньше 60 мм рт ст, Sa02 менее 90 %.
Иммунодефицитная
Диагностические критерии этой формы следующие:
- подострое начало;
- температура субфебрильная вначале болезни, со временем может повыситься до фебрильных цифр;
- непродуктивный навязчивый кашель приступообразного характера, который сохраняется недели, и даже месяцы;
- постепенно нарастающая одышка – вначале болезни во время физической нагрузки, со временем становится невыносимой, есть и в покое;
- аускультативно может не быть изменений или прослушиваться жесткое дыхание, иногда – сухие рассеянные хрипы;
- выделение пневмоцист из мокроты;
- в крови можно обнаружить анемию, тромбоцито- и лимфопению, снижение количества лейкоцитов;
- тяжелая гипоксемия;
- специфические ренгенологические изменения – по мере прогрессирования болезни усиливается интерстициальный рисунок, формируются облаковидные билатеральные инфильтраты, в разгаре заболевания — множественные очаговые тени.
Диагностика воспаления легких
Чтобы поставить точный диагноз тяжелых форм пневмонии, врач назначает лабораторные и лучевые исследования. К ним относятся:
- Рентгеновские снимки легких. Составляется подробный обзор органов грудной клетки пациента.
 Компьютерная томография легких. Проводится в случае отсутствия полной информации от рентгенографии. Также назначается при необходимости дифференциальной диагностики заболевания.
Компьютерная томография легких. Проводится в случае отсутствия полной информации от рентгенографии. Также назначается при необходимости дифференциальной диагностики заболевания.- Исследование ультразвуком. Проводится, чтобы оценить состояние плевральных полостей и плевры.
- Анализы крови: биохимический (проверка функциональности печени и почек), клинический (измерение уровня лейкоцитов) и микробиологический (глубокое исследование болезнетворных микробов).
- Биоанализ мокроты. С помощью этой диагностики определяют чувствительность бактерий к лекарственным препаратам.
- Серологическая диагностика. Проводится для изучения возбудителей.
- Спирография. Необходима для выявления изменений объема дыхания.
- Дифференциальный метод. Диагноз ставится посредством исключения клинических проявлений и полученных анализов.
Лечение и искусственная кома
В зависимости от сложности и причины возникновения пневмонии, назначается определенный курс медикаментозной терапии. При начальном этапе болезни назначаются антибактериальные препараты широкого спектра действия.
Неадекватное применение антибиотика увеличивает риск неблагоприятного исхода пневмонии с тяжелым течением. Данная группа препаратов в таком случае вводится внутривенно. При тяжелой пневмонии показано использование цефалоспоринов 3 поколения и макролидов. Если у пациента наблюдается сильно выраженный болевой синдром, внутримышечно вводят болеутоляющие средства (Ибупрофен, Диклофенак). Также используются бронхолитики, антикоагулянты, при необходимости – оксигенотерапия.

В крайних запущенных случаях пневмонии, доктор назначает пациенту искусственное (медикаментозное) введение в кому. Делается это редко из-за слишком высокого риска некроза мозга и отказа какого-либо внутреннего органа. Прямыми показаниями к ней могут быть:
- Непереносимость пациентом наркоза (когда требуется срочное хирургическое вмешательство).
- Повреждение кровеносных сосудов (в этом случае кома назначается, чтобы избежать большой кровопотери во время операции).
- Опасность осложнений сопутствующих патологий.
- Слишком высокая температура тела (во время комы температура и артериальное давление резко снижаются).
- Необходимость в полном расслаблении мышц больного.
Введение и выход пациента из комы тщательно контролируется врачами. Весь период времени к больному подключен аппарат искусственной вентиляции легких. Во время медикаментозной комы замечено замедление метаболизма. Желудочно-кишечный тракт и рефлексы полностью останавливаются.
Осложнения
При отказе от лечения заболевания могут возникнуть серьезные осложнения как со стороны легочной системы, так и других органов и систем человека. Среди них следующие:
- абсцесс легких;
- эмпиема плевры;
- деструктивные изменения;
- отек легких;
- гангрена;
- острая дыхательная недостаточность;
- бронхообструктивный синдром;
- инфекционно-токсический шок;
- сепсис;
- энцефалит;
 менингит;
менингит;- респираторный дистресс-синдром;
- анемия;
- синдром системного воспалительного ответа;
- реактивный психоз (особенно у пациентов в преклонном возрасте);
- нарушение свертываемости крови;
- образование тромбов;
- сердечно-сосудистые нарушения;
- кома.
Заключение
В нынешнее время тяжелые формы пневмонии занимают четвертое место по числу заболеваний, более 50 % случаев заканчиваются смертью пациента. Чтобы избежать страшного исхода, при первых признаках недомогания, повышении температуры тела и сильном кашле необходимо срочно обратиться в медицинское учреждение. Ни в коем случае нельзя допускать самолечение и самостоятельный прием антибиотиков, так как это может усугубить течение воспаления легких из-за потерянного времени.
Искусственная кома – для чего она нужна, и как вводят в медикаментозную кому?

В медицине термином «искусственная кома» обозначают бессознательное состояние, в которое человека вводят преднамеренно. Врачи самостоятельно могут регулировать продолжительность такой комы. Введение в подобное состояние помогает предотвратить необратимые изменения, угрожающие жизни пациента.
Что значит искусственная кома?
Искусственная или медикаментозная кома – бессознательное состояние человека, сопровождающееся глубоким торможением работы подкорки головного мозга. На определенное время врачи полностью исключают рефлекторную деятельность. В результате организм никак не реагирует на внешние раздражители: людям в таком состоянии не страшна боль. Медикаменты, используемые при процедуре, замедляют дыхательные процессы, сердце начинает биться медленнее. Наблюдается снижение температуры тела, полное расслабление мышц.
После введения человека в искусственную кому врачи вынуждены осуществлять полный контроль за работой его организма. Пациента подключают к аппарату искусственной вентиляции легких для нормализации дыхательной деятельности и кровообращения. Человеческий организм в это время уязвим – ошибка специалистов может привести к гибели пациента. Это и вызывает опасения у родственников пациента, которые не всегда понимают, зачем проводится искусственная кома, для чего она нужна.
Искусственная кома – для чего в нее вводят?
Выясним, зачем вводят в искусственную кому, какие цели врачи при этом преследуют. Данное состояние человека требуется, если нет возможности избежать необратимых изменений, которые могут привести к летальному исходу. Искусственная кома зачастую рассматривается как единственный вариант спасения жизни пациенту.
Снижение церебрального кровоснабжения приводит к уменьшению активности метаболических процессов. В результате врачам удается добиться снижения вероятности образования некротических очагов в головном мозге. Например, используемая искусственная кома при пневмонии в тяжелой форме помогает снизить скорость дегенеративных изменений в тканях.
В каких случаях вводят в искусственную кому?
Введение организма в подобное состояние активно используют при терапии последствий повреждения головного мозга. Искусственная кома после инсульта снижает риск увеличения очагов поражения сосудов. Используют ее и в следующих случаях:
- С целью снижения отека головного мозга при травмах.
- Для уменьшения повреждений, спровоцированных длительным судорожным припадком.
- При необходимости восстановления клеток нервной системы при сильных отравлениях, поражении сосудов мозга.

Как вводят в искусственную кому?
Введение в искусственную кому проводится только в условиях стационара (отделение реанимации или интенсивной терапии). Для этого пациенту вводят специальные препараты. В результате организм погружается в глубокий сон: происходит полная блокировка чувствительности, потеря сознания, отключение некоторых центров.
Медикаменты вводят внутривенно, поэтому кома наступает быстро. После укола пациента подключают к аппарату искусственной вентиляции легких. На поверхность груди устанавливают электроды для наблюдения за сердечно-сосудистой деятельностью. При необходимости пациента подключают к электроэнцефалографу.
Медикаментозная кома – препараты
Как уже было сказано выше, в состояние искусственной комы пациента вводят с помощью медикаментов. Препарат и его дозировку определяют в зависимости от цели осуществления процедуры, с учетом состояния пациента и необходимой продолжительности искусственной комы. Среди применяемых групп лекарственных средств:
- Пропофол. Используют для кратковременного введения в кому. Нередко средство применяют в качестве внутривенного наркоза. Препарат оказывает защитное действие на головной мозг, поэтому может использоваться для предотвращения сосудистых поражений. Поддерживать необходимую концентрацию средства длительное время тяжело, поэтому его используют не больше нескольких часов.
- Бензодиазепины. Относятся к транквилизаторам, которые применяют в качестве противосудорожных средств, лекарств для лечения нарушений сна. При их использовании продолжительность комы не может превышать 72 часов.
- Барбитураты. В большинстве случаев пациентам, которым назначена искусственная кома, вводят эти препараты. Они снимают отечность мозговых структур, обладают хорошим протекторным действием.
- Опиаты. Практически не используются для лечения. Относятся к группе наркотических анальгетиков. Кома от этих препаратов может развиться как побочный эффект при использовании лекарства в качестве обезболивающего.
Что чувствует человек в медикаментозной коме?
Искусственную кому от обычного патологического состояния отличает лишь то, что она вызвана преднамеренно, с помощью медикаментов. В остальном она не отличается от состояния, вызванного нарушением мозговой деятельности. В коме у пациента полностью подавляется дыхательная и мышечная деятельность, центры иннервации не функционируют. Пациент на время становится обездвиженным, ничего не ощущает, находится в состоянии, похожем на глубокий сон. При этом мозговая деятельность сохраняется, и после выхода из состояния комы пациенты помнят, что происходило с ними в прошлом.
Сколько времени человек может находиться в искусственной коме?
У родных и близких пациента, которому показана искусственная кома, сколько могут продержать в ней, и чем это чревато – самые распространенные вопросы. Врачи не всегда могут дать на них конкретный ответ. Каждый случай уникален и требует индивидуального подхода, правильной диагностики состояния пациента. В зависимости от тяжести причин, из-за которых пришлось вводить в кому искусственно, длительность этого состояния может колебаться от нескольких часов до нескольких недель.
Врачи понимают, что риск осложнений от проведения такой манипуляции напрямую пропорционален ее продолжительности: чем дольше период нахождения в искусственной коме, тем больше вероятность осложнений. После процедуры долго могут присутствовать симптомы нарушения сердечно-сосудистой и центральной нервной системы. Период восстановления длительный.
Как выводят из медикаментозной комы?
Рассказывая о том, как выводят из искусственной комы пациента, врачи обращают внимание, что этот процесс не одномоментный и требует предварительной подготовки:
- Сперва больного отключают от аппарата ИВЛ, тренируя его собственное дыхание.
- Начиная с нескольких секунд, врачи постепенно увеличивают продолжительность периода дыхания без аппарата.
- В зависимости от того, сколько длилась кома, пациенту приходится заново учиться ходьбе, выполнять легкие манипуляции по уходу и самообслуживанию. Период реабилитации может занимать несколько месяцев.

Как выходят из медикаментозной комы?
Выход из искусственной комы происходит постепенно. Пациенты по-разному выходят из такого состоянии как медикаментозная кома: продолжительность выхода может составлять несколько часов:
- Сначала возобновляются рефлексы и функции вегетативной нервной системы.
- Сознание тоже возвращается постепенно, эпизодически. При этом возможны случаи хаотичных движений, бреда, спутанного сознания.
- У некоторых пациентов появляются редкие судороги.
В большинстве случаев пациенты ничего не помнят о времени, проведенном в коме. Реабилитационные мероприятия осуществляют сразу несколько специалистов:
Искусственная кома – прогнозы
Врачи осознают, что искусственная медикаментозная кома – рискованный метод терапии. По окончании лечения человека ожидает длительный и сложный процесс реабилитации. Большинству пациентов удается вернуться к привычной прежней жизни в течение года. При этом чем меньше продолжительность периода пребывания в коме, тем больше шансов на быстрое восстановление.
Медикаментозная кома – последствия
Специалисты по нейрохирургии уверены, что последствия искусственной комы напрямую зависят от причины, ставшей показанием для ввода человека в это состояние. Среди возможных негативных последствий использования данного метода лечения:
- осложнения дыхательной системы, вызванные ИВЛ: трахеобронхит, стеноз гортани, пневмония, отек легких;
- нарушение циркуляции крови;
- патология органов ЖКТ;
- скачки артериального давления;
- остановка сердца.
Что такое искусственная кома при пневмонии?
При тяжелой пневмонии пациента иногда вводят в искусственную кому. Для чего это нужно?
Искусственная кома
Искусственную кому еще называют медикаментозной, так как для введения в нее используют специальные лекарственные препараты. Чаще всего такими являются средства из группы барбитуратов.
Применяют ее, чтобы защитить организм от серьезных последствий при тяжелой болезни, уменьшить степень поражения головного мозга. При пневмоническом процессе нарушается работа дыхательной системы, падает насыщение крови кислородом, развивается гипоксия. Это приводит к нарушению обмена веществ, полиорганной дисфункции. Чтобы замедлить метаболизм и уменьшить потребность организма в кислороде, пациента искусственно вводят в состояние комы.
Это позволяет врачам снизить риск фатальных осложнений, предупредить развития недостаточности органов и продолжить необходимое интенсивное лечение. Медикаментозная кома защищает организм больного в тот период, когда он не может справиться с прогрессирующим тяжелым заболеванием.
Состояние пациента

После введения в искусственную кому пациент находится без сознания, его рефлексы отсутствуют, обмен веществ замедлен, а температура тела снижена. Кроме этого, у больного наблюдаются следующие изменения:
- Снижается артериальное давление.
- Урежаются сердечные сокращения, замедляется пульс.
- Тормозится моторика кишечника.
- Отсутствует двигательная активность и чувствительность к раздражителям (болевым, температурным, звуковым).
- Расслабляется мускулатура.
Имеющаяся при тяжелой пневмонии выраженная гипоксия еще больше усугубляется при замедлении кровотока, поэтому больного подключают к аппарату искусственной вентиляции легких (ИВЛ). Он обеспечивает регулярную и достаточную подачу кислорода, что позволяет защитить жизненно важные органы – в первую очередь, головной мозг.
Врачебный контроль
Хотя введение в кому является лечебной процедурой, она опасна для организма. Нахождение в бессознательном состоянии может привести к пролежням и некрозу кожных покровов, усугублению пневмонии, нарушению функций головного мозга, повреждению его коры. Иногда кома длится достаточно долго, при этом риск осложнений возрастает, прогноз для пациента ухудшается.
Для контроля основных показателей жизнедеятельности врачи используют специальные аппараты. При коме больной постоянно подключен к ним, что позволяет проводить мониторинг его состояния. Вести такое наблюдение за пациентом возможно только в условиях реанимационного отделения.
Врач регулярно контролирует следующие показатели:
- Артериальное давление и частоту сердечных сокращений.
- Температуру тела.
- Насыщаемость крови кислородом.
- Кислотно-основной баланс крови.
Кроме того, оценивается внутричерепное давление и микроциркуляция в тканях головного мозга, его метаболизм. При необходимости пациенту проводят компьютерную или магнитно-резонансную томографию.
Осложнения

Искусственная кома при пневмонии обычно длится недолго, ее продолжительность зависит от формы и степени заболевания, наличия осложнений. Прогноз при таком лечении для пациента более благоприятен, чем при кровоизлиянии в мозг. Как только состояние больного стабилизируется, его выводят из комы. Этот процесс также опасен для здоровья, поэтому проводится под контролем реаниматолога.
Длительная ИВЛ при пневмонии может отрицательно сказаться на состоянии дыхательной системы и привести к таким осложнениям:
- Попаданию воздуха в плевральную полость – пневмотораксу.
- Пролежням стенок трахеи, ее сужению.
- Спаечному процессу, воспалению в бронхах.
- Свищам между трахеей и пищеводом.
В редких случаях следствием длительной медикаментозной комы становится почечная недостаточность, нарушение работы других систем, снижение интеллектуально-мнестических функций пациента.
Введение и выведение из искусственной комы – серьезная и опасная лечебная процедура. Но в некоторых ситуациях без нее не обойтись. При тяжелой пневмонии этот метод позволяет защитить организм от выраженной гипоксии, обеспечить адекватную терапию и улучшить прогноз для больного.
Источники:
http://bronhus.com/zabolevaniya/legkie/pnevmoniya/vzroslye/vidy-pn/tyazhelye-formy-v-reanimatsii.html
http://womanadvice.ru/iskusstvennaya-koma-dlya-chego-ona-nuzhna-i-kak-vvodyat-v-medikamentoznuyu-komu
http://elaxsir.ru/zabolevaniya/pnevmoniya/iskusstvennaya-koma-pri-pnevmonii.html