Бронхиальная астма (Внутренние болезни)
Бронхиальная астма (Внутренние болезни)
Бронхиальная астма (Внутренние болезни)
Среди внутренних болезней бронхиальная астма является распространенным и значимым в социальном плане заболеванием. Абсолютные цифры статистики указывают на пораженность этой патологией органов дыхания в России более 7 млн человек. Проводимая базисная терапия нередко оказывается малоэффективной, что требует затрат на оказание неотложной помощи при приступах удушья. Кроме того, у больных отмечается ухудшение качества жизни, частичное снижение либо полная утрата трудоспособности, инвалидизация.
Кому довелось видеть больного в то время, когда он задыхается, запомнит эту картину навсегда. Что характеризует заболевание в отсутствии обострения, в межприступный период? Кому угрожает появление такой проблемы со здоровьем? Что надо знать заболевшему? Как избежать этой болезни? Поскольку эти вопросы интересуют многих, стоит посмотреть на ситуацию с бронхиальной астмой в таком аспекте.
Причины БА
Начало заболевания чаще приходится на детский возраст и сопряжено с различными аллергическими проявлениями, такими как аллергический ринит, атопический дерматит, конъюнктивит. Обструкция, возникшая впервые в пожилом возрасте, требует исключения хронических обструктивных заболеваний, рака легких. В детском возрасте вероятность заболеть БА увеличивается при отягощенном семейном анмнезе по астме, а также при выявлении повышенного содержания в крови иммуноглобулина Е, особенно сочетанного с антителами к белку коровьего молока, куриных яиц и аэроаллергенов.
Провоцирующим моментом для ухудшения состояния больного является контакт со специфическими триггерными факторами. Наиболее значимы следующие:
- Домашняя пыль и аллергены клещей.
- Мех натуральный.
- Шерсть и не только домашних животных.
- Аллергены домашних тараканов.
- Грибы и разные виды плесени.
У детей провоцирующим моментом могут выступать пищевые аллергены.
Вдыхание табачного дыма, пассивное курение в любом возрасте усугубляет течение болезни.
Классификация

Классификация определяет степень тяжести бронхиальной астмы в зависимости от частоты дневных и ночных эпизодов удушья, их длительности, а также от данных функциональных проб. Принято выделять:
- Интермиттирующую (преходящую) БА.
- Персистирующую (постоянно присутствующую) БА легкой, средней и тяжелой степени.
Преходящая астма характеризуется легкими короткими редкими симптомами заболевания с частотой дневных признаков болезни реже раза в неделю, ночных – не чаще раза в полмесяца. Показатели проб опускаются не ниже 80% от нормы.
Легкая степень персистирующей астмы ставится тогда, когда частота симптомов чаще, чем при интермиттирующей, но не превышает однократной в дневное время, при этом сопровождаются снижением физической активности и нарушением сна.
Средняя тяжесть протекает с каждодневными приступами, физическая активность резко падает, ночные обострения достигают несколько раз в неделю, ингалятор используется ежедневно, значения проб в пределах 60–80% от нормы.
Тяжелая персистирующая астма – частые продолжительные удушья, особенно по ночам, физическая активность снижена, больной не спит по ночам, параметры проб не превышают 60% нормы.
Есть другая классификация, отражающая ответ организма на лекарственное воздействие:
- Контролируемая.
- Частично контролируемая.
- Неконтролируемая бронхиальная астма.
Она позволяет судить об эффективности базисной терапии.

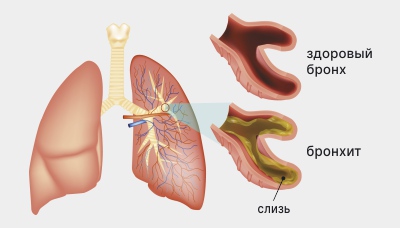
Бронхиальную астму определяют как хроническое воспалительное заболевание органов дыхания, сопровождаемое разной степени обструкцией (сужением) и повышенной реактивностью дыхательной системы. Важный момент – обструкция обратима. Она происходит вследствие спазма гладких мышц бронхов разного порядка, при этом бронхиальная стенка становится набухшей, отекает, наполняется клетками, характерными для воспалительной реакции, в просвете бронха накапливается слизь.
У больного появляется:
- Мучительный кашель.
- Одышка.
- Затруднение выдоха.
- Ощущение сдавления.
- Чувство стеснения в области груди.
- От больного на расстоянии слышны хрипы, напоминающие свист.
Особенно опасны ночные и предрассветные часы – тогда проявления болезни наиболее выражены.
Диагностика

При расспросе пациента удается установить, что у него или в семье имеется аллергическое заболевание либо кто-то из родственников страдает бронхиальной астмой. При этом больной будет жаловаться либо на кашель, особенно ночью, либо на периодически возникающие свистящие хрипы, затруднение дыхания, стеснение в груди. Эти жалобы могут быть разрозненными либо сочетанными. Им свойственно усиливаться при общении с домашними питомцами, при контакте с агрессивными жидкостями и средствами бытовой химии, клещами, живущими в пыли, скапливающейся в домах, при вдыхании пыльцы растений. Провоцируются симптомы также перепадами температуры в помещении, ОРВИ, психическими и физическими перегрузками.
При осмотре больного доктор заметит:
- Чрезмерную подвижность дыхательной мускулатуры при дыхании.
- Синюшность кожи вокруг глаз.
- Складочку поперек спинки носа.
- При выслушивании легочных полей определяются сухие свистящие хрипы. У детей до 1 года, перенесших не менее 3 приступов, сопровождаемых такими хрипами, следует задуматься о наличии БА.
Детям старше 5 лет и взрослым проводят функциональные пробы:
- Спирометрия. При этом диагностическое значение имеют следующие показатели и их соотношение: объем фиксированного выдоха за 1 секунду и жизненная емкость легких. Снижение соотношения ниже 80% указывает на обструкцию, а увеличение ОФВ1 на 12% после применения сальбутамола или глюкокортикоидов – на обратимость процесса.
- Пикфлоуметрия. Это определение пиковой скорости выдоха, измеряемой при помощи простого устройства. Исследования проводят утром и вечером, и если показатели разнятся на 20% и более, это указывает на наличие астмы. В процессе лечения ведется постоянный самоконтроль за показателем пиковой скорости выдоха.
- Для выявления гиперреактивности рекомендованы пробы с физической нагрузкой.
- Лабораторное обследование выявляет повышение общего иммуноглобулина Е и повышение эозинофилов в лейкоцитарной формуле.
Что касается выявления аллергенов, нужно отметить, что особого диагностического значения они не имеют, но роль их в профилактике обострений неоспорима.

Целью терапии является перевод астмы в контролируемую форму. При этом стараются соблюсти условия отсутствия нежелательных побочных эффектов от лекарственных средств и без удорожания стоимости лечения.
Препараты для лечения бронхиальной астмы делятся на 2 группы:
- Средства для оказания неотложной помощи, для снятия бронхоспазма. К этой группе фармакологических средств относятся бэта-2-агонисты (Сальбутамол, Фенотерол, Формотерол) и ингаляционные антихолинергические средства (Ипратропия бромид и Тиотропия бромид).
- Поддерживающая терапия. Эта группа включает ингаляционные и системные кортикостероиды, комбинации бэта-2-агонистов и ингаляционных КС, теофиллины пролонгированного действия, антагонисты лейкотриеновых рецепторов и антитела к иммуноглобулину Е.
Препаратами выбора (первая линия) при лечении персистирующей астмы любой степени тяжести служат ингаляционные кортикостероиды. Наиболее широко применяется Бекламетазон дипропионат, Будесонид, Флутиказон пропионат, Циклесонид.
Существующая ранее стратегия увеличения дозы КС при среднетяжелой и тяжелой персистирующей астме отошла в прошлое. Доказана эффективность сочетания средних доз ингаляционных КС с длительно действующими бэта-2-агонистами. Наиболее удачными признаны сочетания Флутиказон/Салметерол. Оба вещества соединены в одном ингаляторе.
Не уступают в эффективности препараты дженерики. Их плюсом является более доступная цена. Таким препаратом является Сальмекорт. Его применяют 2 раза в день путем ингаляции дозированного коичества лекарства.
Применение системных КС для базисной терапии неоправданно из-за побочных эффектов.
Вторая линия препаратов – пролонгированные теофиллины. Новое направление у больных с высоким уровнем иммуноглобулина Е – его антагонисты. Примером может служить Омализумаб.
Ежедневное использование средств неотложной помощи указывает на то, что астма у пациента течет в неконтролируемой форме, а значит, требуется коррекция поддерживающей терапии.
Адекватно назначенная терапия дает возможность перевести астму в контролируемую форму, поддержание которой в течение 3 месяцев позволяет снизить дозу базисной терапии на 25–50%.
Когда срочно нужна помощь?

Важно обучить больного не только правилам использования ингалятора и средств самоконтроля, но и дать четкую информацию, когда необходимо обратиться за медицинской помощью. О тяжелом астматическом приступе, требующем участия врача, говорят следующие признаки:
- Больной возбужден, занимает вынужденное положение (сидячее), произносит вместо связанной речи отдельные слова.
- Частота дыханий свыше 30 за минуту.
- Дыхание громкое свистящее либо отсутствует.
- Тахикардия до 120 ударов за минуту.
Риск смерти возникает у больного, принимающего или недавно отменившего прием кортикостероидов, имевшего госпитализацию в связи с приступом в течение последних 12 месяцев, страдающего психическим заболеванием, нарушившим план лечения.
Неблагоприятна ситуация, при которой нет ответа на применение бронходилататора либо он прекращается в течение 3 часов. Также тяжелым состоянием считается отсутствие эффекта на протяжении 6 часов от начала лечения кортикостероидами либо прогрессирующее ухудшение, несмотря на проводимую терапию.
Важно запомнить, что применение седативных препаратов с целью успокоить больного категорически противопоказано.
Профилактика

Профилактические мероприятия складываются из нескольких этапов:
- Первичная профилактика. Начинается с периода новорожденности. Ее цель – не допустить развития у ребенка аллергий. Мероприятия просты: грудное вскармливание, избавление ребенка от пассивного курения, способного вызвать обструкцию бронхов.
- Вторичная профилактика проводится детям из групп риска с возможными симптомами кашля и свистящих хрипов, при отсутствии БА. Это маленькие пациенты из семей, в которых есть больные астмой, дети с аллергическими проявлениями и ребята с повышенным содержанием иммуноглобулина Е. Им профилактически назначается Цетиризин в течение полутора лет.
- Третичная профилактика касается детей, больных бронхиальной астмой. Цель ее – не допустить утяжеления течения заболевания, снизить частоту и продолжительность приступов.
Третичная профилактика подразумевает под собой снижение уровня сенсибилизации. Чем реже ребенок встречает внешние аллергены, тем больше облегчается течение астмы. Что можно практически сделать в своем доме:
- Ковры и ковровые покрытия заменить на линолеум, деревянный пол или паркет. При невозможности такой замены рекомендуется проводить обработку против клещей домашней пыли, живущих в коврах.
- Матрасы, подушки и одеяла должны находиться в специальных непроницаемых чехлах. Постельное белье еженедельно стирают в горячей воде.
- Уборку проводят при помощи моющего пылесоса с толстостенным пылесборником.
- Следует категорически избавиться от плесени и поддерживать нормальную влажность в помещении.
- Мягкие игрушки рекомендуется стирать в горячей воде или периодически замораживать.
- Аллерген домашних тараканов провоцирует приступы астмы, поэтому необходимо избавляться от них.
- Исключение из питания пищевого аллергена. Имеет значение у детей раннего возраста.
- В доме, где находится больной астмой, не рекомендуется использовать средства бытовой химии, делать ремонт.
Что касается «братьев наших меньших», то общение с ними должно быть запрещено или резко ограничено. Домашние питомцы не должны находиться в жилых помещениях, спальнях и детских комнатах. Доказано, что даже после полного удаления кошек и собак из квартиры, аллерген сохраняется на протяжении нескольких месяцев.
Следует подчеркнуть, что бронхиальная астма – одна из немногих болезней, требующих кроме постоянного сотрудничества больного с врачом самоконтроля и самодисциплины. В лечебном учреждении пациент получает памятку с указанием действий при изменении состояния и самочувствия. Иногда для удобства пользования рекомендации даются в виде «зон». Различают зеленую, желтую и красную зоны. Четкое выполнение рекомендаций врача позволит больному как можно дольше находиться в зеленой зоне.
На современном этапе развития медицины полностью вылечить бронхиальную астму не представляется возможным, но стабилизировать ее течение и избежать приступов, уменьшить прием препаратов – реально выполнимая задача.
Бронхиальная астма (Внутренние болезни)
На основании клинических и лабораторных данных учитывают укорочения перкуторного звука, отмеч
txt fb2 ePub html
на телефон придет ссылка на файл выбранного формата
Шпаргалки на телефон — незаменимая вещь при сдаче экзаменов, подготовке к контрольным работам и т.д. Благодаря нашему сервису вы получаете возможность скачать на телефон шпаргалки по внутренним болезням. Все шпаргалки представлены в популярных форматах fb2, txt, ePub , html, а также существует версия java шпаргалки в виде удобного приложения для мобильного телефона, которые можно скачать за символическую плату. Достаточно скачать шпаргалки по внутренним болезням — и никакой экзамен вам не страшен!
Не нашли что искали?
Если вам нужен индивидуальный подбор или работа на заказа — воспользуйтесь этой формой.
Лечение при бронхиальной астме должно быть подобрано индивидуально с учетом варианта течения,
Бронхиальная астма
Бронхиальная астма – хроническое заболевание, протекающее с рецидивами, с преимущественным поражением дыхательных путей, в основе которого лежит хроническое аллергическое воспаление бронхов, сопровождающееся их гиперреактивностью и периодически возникающими приступами затрудненного дыхания и удушья в результате распространенной бронхиальной обструкции, которая обусловлена бронхоспазмом, гиперсекреции слизи, отеком стенки бронхов.
Выделяют две формы бронхиальной астмы – иммунологическую и неиммунологическую – и ряд клинико-патогенетичесих вариантов: инфекционно-аллергический, атопический, аутоиммунный, адренергический дисбаланс, дисгормональный, нервно-психический, первично измененной реактивности бронхов, холинергический.
Этиология и факторы риска возникновения бронхиальной астмы у детей: атопия, гиперреактивность бронхов, наследственность. Причины (сенсибилизирующие): бытовые аллергены (домашняя пыль, клещи домашней пыли), эпидермальные аллергены животных, птиц, и других насекомых, грибковые аллергены, пыльцевые аллергены, пищевые аллергены, лекарственные средства, вирусы и вакцины, химические вещества.
Общим патогенетическим механизмом является измененная чувствительность и реактивность бронхов, определение по реакции проходимости бронхов в ответ на влияние физических, химическим, и фармакологических факторов.
Заболевание нередко начинается приступообразным кашлем, сопровождающимся одышкой с отхождением небольшого количества стекловидной мокроты (астматический бронхит). С появлением приступов удушья легкой степени тяжести, средней степени тяжести, тяжелой степени тяжести. Приступ удушья может начинаться с предвестников: это обильное выделение водянистого секрета из носа, чиханье, приступообразный кашель и т. д. Приступ бронхиальной астмы характеризуется коротким вдохом и удлиненным выдохом. Грудная клетка при осмотре находится в положении максимального вдоха, больной принимает вынужденное положение: сидя на кровати, свесив ноги вниз, наклонив туловище несколько вперед. В дыхании принимают активное участие мышцы плечевого пояса, спины, а также брюшной стенки. При перкуссии над легочными полями определяется коробочный звук, при аускультации выслушивается множество сухих хрипов. Приступ чаще заканчивается отделением вязкой мокроты. Тяжелые затяжные приступы могут переходить в астматическое состояние – это один из наиболее грозных вариантов течения болезни. Астматическое состояние проявляется возрастающей устойчивостью к бронхорасширяющей терапии и непродуктивным кашлем.
Течение болезни циклическое: фаза обострения с клиническими симптомами и данными лабораторно-инструментальных исследований сменяется фазой улучшения. Осложнения бронхиальной астмы: эмфизема легких, инфекционный бронхит, легочное сердце, легочно-сердечная недостаточность.
Похожие вопросы
- Пропедевтика – Бронхиальнаяастма
Бронхиальнаяастма – хроническое заболевание, протекающее с рецидивами, с преимущественным поражением дыхательных путей. - Факультетская терапия – Бронхиальнаяастма
Бронхиальнаяастма – хроническое заболевание, протекающее с рецидивами, с преимущественным поражением дыхательных путей. - Педиатрия – Бронхиальнаяастма
Бронхиальнаяастма – хроническое заболевание, протекающее с рецидивами, с преимущественным поражением дыхательных путей. - Кардиология – Бронхиальнаяастма
Бронхиальнаяастма – хроническое заболевание, протекающее с рецидивами, с преимущественным поражением дыхательных путей. - Внутренние болезни – Бронхиальнаяастма
Бронхиальнаяастма – хроническое заболевание, протекающее с рецидивами, с преимущественным поражением дыхательных путей. - Пропедевтика – Лечение бронхиальнойастмы
Если бронхиальнаяастма сочетается с другими аллергическими проявлениями, предпочтительнее прием внутрь кетотифена. - Педиатрия – Лечение бронхиальнойастмы
Если бронхиальнаяастма сочетается с другими аллергическими проявлениями, предпочтительнее прием внутрь кетотифена. - Кардиология – Лечение бронхиальнойастмы
Если бронхиальнаяастма сочетается с другими аллергическими проявлениями, предпочтительнее прием внутрь кетотифена. - Внутренние болезни – Лечение бронхиальнойастмы
Если бронхиальнаяастма сочетается с другими аллергическими проявлениями, предпочтительнее прием внутрь кетотифена. - Внутренние болезни – БРОНХИАЛЬНАЯАСТМА (ЭТИОЛОГИЯ.
Бронхиальнаяастма (этиология, патогенез, классификация, клиника, диагностика). Хроническое воспалительное заболевание дыхательных путей.
найдено похожих страниц:10
ЛЕКЦИЯ № 29. Бронхиальная астма
ЛЕКЦИЯ № 29. Бронхиальная астма
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы. Хроническое воспаление вызывает сопутствующее повышение гиперреактивности дыхательных путей, приводящее к повторяющимся эпизодам свистящих хрипов, одышки, чувства стеснения в груди и кашля, особенно ночью или ранним утром. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности бронхиальной обструкцией, которая часто является обратимой либо спонтанно, либо под влиянием лечения.
Подобное определение бронхиальной астмы представлено в докладе рабочей группы GINA 1995 года (США), пересмотренной в 2002 году; GINA – Global Initiative for Asthma, глобальная стратегия лечения и профилактики бронхиальной астмы.
Этиология. Причины, вызывающие развитие заболевания, подразделяются на внутренние факторы (врожденные характеристики организма) и внешние факторы (модифицируют вероятность развития заболевания у предрасположенных людей).
Патогенез. Происходит формирование специфического воспалительного процесса в бронхиальной стенке в ответ на повреждающие факторы риска (активированные эозинофилы, тучные клетки, макрофаги, Т-лимфоциты), развивается обструкция бронхов, усиливается гиперреактивность бронхов. Формируется повышенная предрасположенность бронхов к сужению в ответ на воздействие различных триггеров, сохраняются признаки заболевания в бессимптомный период. Формируются стойкие структурные и функциональные изменения, сопровождающиеся ремоделированием дыхательных путей.
Обструкция дыхательных путей имеет 4 формы: острая бронхоконстрикция (вследствие спазма гладких мышц), подострая (вследствие отека слизистой оболочки дыхательных путей), обтурационная (вследствие образования слизистых пробок), склеротическая (склероз стенки бронхов при длительном и тяжелом течении заболевания) (табл. 4).
Классификация. Астма бывает следующих видов: с преобладанием аллергического компонента, неаллергическая, смешанная.
При постановке диагноза учитываются этиология, тяжесть течения, осложнения.
Клиника. Период предвестников характеризуется насморком, чиханием, слезотечением, чувством першения в горле, появляется приступообразный кашель.
В развернутый период больные принимают вынужденное положение (ортопноэ), появляется экспираторная одышка, дистантные сухие хрипы, глубокое редкое дыхание, диффузный цианоз, набухание шейных вен, вспомогательная мускулатура участвует в акте дыхания, отмечается расширение межреберных промежутков. Перкуторно определяется жесткое дыхание, масса сухих свистящих хрипов. Нарастает тахикардия.
В период разрешения появляется кашель с трудноотделяемой стекловидной вязкой мокротой, исчезают дистантные хрипы. Перкуторно определяется уменьшение коробочного звука. Аускультативно – уменьшение сухих хрипов.
Дополнительное инструментальное исследование. Проводится общий анализ крови, где обнаруживается лейкоцитоз, эозинофилия, увеличение СОЭ. Определяется аллергический статус (наличие IgЕ), проводятся кожные тесты с аллергенами. Исследуется мокрота (макроскопически – вязкая, прозрачная; микроскопически – эозинофилы, кристаллы Шарко—Лейдена и спирали Куршмана, нейтрофилы). Проводится функциональное исследование легких (исследование ОВФ1, ФЖЕЛ, ПСВ), ставятся пробы с бронхолитиками (исследование гиперреактивности дыхательных путей). Проводят неинвазивное измерение маркеров воспаления дыхательных путей (исследование мокроты на наличие эозинофилов или метахроматических клеток после ингаляции гипертонического раствора или выделенных спонтанно). На ЭКГ: перегрузка правого желудочка.
Осложнения. Осложнениями заболевания являются астматический статус (осложнение тяжелой бронхиальной астмы), легочная и легочно-сердечная недостаточность, хроническое легочное сердце.
Дифференциальная диагностика. Должна проводиться с хроническим бронхитом, сердечной астмой, опухолями трахеи, гортани, инородными телами, муковисцидозом, бронхоэктазией.
Течение. Течение заболевания чаще прогрессирующее, периоды обострений и ремиссий.
Лечение. Целями ведения больных бронхиальной астмой являются следующие: достижение и поддержание контроля над симптомами болезни, предотвращение обострения заболевания, поддержание функции легких, по возможности близкой к нормальным величинам, поддержание нормального уровня активности, в том числе физической, исключение побочных эффектов противоастматических средств, предотвращение развития необратимой бронхиальной обструкции, предотвращение связанной с бронхиальной астмой смертности.
Основные принципы ведения больных бронхиальной астмой: обучение больных для формирования партнерских отношений в процессе их ведения, оценка и мониторирование тяжести бронхиальной астмы как с помощью записи симптомов, так и по возможности измерения функции легких, устранение воздействия факторов риска, разработка индивидуальных планов медикаментозной терапии для длительного ведения детей и взрослых, разработка индивидуальных планов купирования обострений, обеспечение регулярного динамического наблюдения.
Профилактика приступа астмы предусматривает:
1) обучение пациента правильному дыханию и самоконтролю при ухудшении самочувствия – это важнейший фактор ведения больного;
2) устранение воздействия факторов риска.
Лечение выбирается исходя из тяжести течения, доступности противоастматических препаратов, индивидуальных условий жизни больного для обеспечения минимальной выраженности хронических симптомов, включая ночные симптомы.
Ингаляционные глюкокортикоиды: бекотид, беклокорт, пульмикорт, ингокорт, бекладжет. Путь введения ингаляционный.
Системные глюкокортикоиды: преднизон, преднизолон, метилпреднизолон. Обладают минимальным минералкортикоидным эффектом, относительно коротким периодом полувыведения, нерезко выраженным действием на поперечно-полосатую мускулатуру. Путь введения пероральный или парентеральный.
Кромоны: кромогликат натрия (интал), недокромил натрия (тайлед).
Стабилизируют мембрану тучных клеток и подавляют опосредованное высвобождение из них IgE. Назначаются ингаляционно, преимущественно при легкой персистирующей бронхиальной астме.
Метилксантины: теофиллин, эуфиллин, аминофиллин, теодур, теопэк, теотеолэк, теотард, ретофил. Подавляют активность фосфодиэстеразы, применяются для контроля течения бронхиальной астмы. Путь введения пероральный.
Таблица 4. Последовательность и объем бронхорасширяющей терапии


После достижения стабилизации бронхиальной астмы и ее поддержания в течение 3 месяцев возможно постепенное уменьшение поддерживающей терапии.
Ингаляционные ?2-агонисты длительного действия: формотерол, сальметерол. Продолжительность действия более 12 часов. Расслабляют гладкую мускулатуру бронхов, усиливают мукоцилиарный клиренс, уменьшают сосудистую проницаемость, могут уменьшить высвобождение медиаторов из тучных клеток и базофилов.
Ингаляционные ?2 – агонисты короткого действия: фенотерол, пирбутерол, прокатерол, сальбутамол, тербуталин, беротек, астмопент. Продолжительность действия от 4 до 6 часов. Путь введения ингаляционный.
Пероральные ?2 – агонисты короткого действия: сальбутамол, тербуталин, бамбутерол (в организме превращается в тербуталин). Расслабляют гладкую мускулатуру бронхов, усиливают мукоцилиарный клиренс, снижают проницаемость сосудов, модулируют высвобождение медиаторов тучных клеток и базофилов.
Антилейкотриеновые препараты: монтелукаст, пранлукаст, зафирлукаст – антагонисты рецепторов к цистеинил-лейкотриену, зилеутон – ингибитор 5-липооксигеназы. Ингибитор 5-липооксигеназы подавляет синтез всех лейкотриенов, антагонисты рецепторов к цистеинил-лейкотриену блокируют цисЛТ1-рецепторы гладкой мускулатуры бронхов и других клеток, угнетают эффекты цистеинил-лейкотриенов, которые высвобождаются из тучных клеток и эозинофилов. Путь введения пероральный.
Антигистаминовые препараты второго поколения: (Н1 —блокаторы): (акривастин, астемизол, ацеластин, цетиризин, эбастин, фексофенадин, кетотифен, лоратадин, мизоластин, терфенадин). Подавляют развитие аллергических реакций. Путь введения – пероральный.
Другие пероральные противоаллергические препараты: траниластин, репиринаст, тазаноласт, пемироласт, озагрел, целатродаст, амлексанокс, ибудиласт. Подавляют активность тучных клеток, влияют на синтез медиаторов воспаления и аллергии, действуют как антагонисты медиаторов.
Системная нестероидная терапия: тролеандомицин, метотрексат, циклоспорин, препараты золота. Включают иммуномо-дуляторы при нежелательных эффектах глюкокортикоидов для снижения потребности в пероральных глюкокортикоидах. Назначаются только под наблюдением пульмонолога. Путь введения пероральный.
Аллергенспецифическая иммунотерапия: экстракты аллергенов. Путь введения подкожный, изучается возможность сублингвального применения.
Для быстрого устранения бронхоспазма и его симптомов используют ингаляционные ?2-агонисты быстрого действия (сальбутамол, тербуталин, фенотерол, пирбутерол), системные глюко-кортикоиды, антихолинергические препараты – интратропиума бромид – атровент, окситропиума бромид – тровентрол (блокируют эффект ацетилхолина, путь введения ингаляционный), метилксантины (теофиллин короткого действия), пероральные ?2 —агонисты короткого действия.
При легком приступе удушья показана ингаляция ?2-агонистов короткого действия (беротек или сальбутамол) до 6 раз в течение часа, ингаляция холинолитиков (атровент, тровентол) одновременно или самостоятельно, прием метилксантинов (эуфиллин в таблетках) одновременно или самостоятельно.
Купирование удушья средней тяжести проводится как терапия легкого приступа удушья с добавлением (по выбору): эуфиллина 2,4 %-ного – 10,0 мл внутривенно струйно, эфедрина 5 %-ного – 0,5 мл подкожно, алупента 1 мл внутривенно струйно. Применяются кортикостероиды перорально или инфузионно (при отсутствии эффекта). При отсутствии эффекта прекращают введение ?2-агонистов.
Прогноз. При тяжелом течении – инвалидизация.
Профилактика. К мерам первичной профилактики относят: контроль за лицами с наследственной предрасположенностью к бронхиальной астме, санацию очагов инфекции, борьбю с курением, уменьшение воздействия триггеров бронхиальной астмы и уменьшение потребности в медикаментозной терапии. К мерам вторичной профилактики относят диспансерное наблюдение, специфическая десенсибилизация, противорецидивное лечение, систематический прием бронхолитиков, санаторно-курортное лечение.
Источники:
http://elaxsir.ru/zabolevaniya/astma/vnutrennie-bolezni-bronxialnaya-astma.html
http://cribs.me/vnutrennie-bolezni/bronkhialnaya-astma
http://med.wikireading.ru/5896